Antikoncepce
Antikoncepce, řidčeji též kontracepce, je souhrnný název pro všechny metody, které slouží jako ochrana před neplánovaným těhotenstvím, tedy zabránění mužským spermiím, aby se potkaly s ženskými vajíčky a oplodnily je. Ani jedna z antikoncepčních metod není 100% a může dojít u ženy k početí. Plánování, poskytování a používání antikoncepce se označuje jako plánování rodičovství.[1][2] Bezpečný sex, například používání mužského nebo ženského kondomu, může rovněž sloužit jako prevence sexuálně přenosných infekcí.[3][4] Různé metody antikoncepce se používají už od starověku, opravdu spolehlivé a bezpečné metody se ale objevily teprve ve 20. století.[5] Některé kultury záměrně omezují přístup k antikoncepci, protože ji považují za morálně nebo politicky nežádoucí.[5] Hormonální antikoncepce má ovšem také prokazatelně negativní dlouhodobý vliv na plodnost.[6]
K nejspolehlivějším metodám antikoncepce patří sterilizace vasektomií u mužů a podvázáním vejcovodů u žen, nitroděložní tělíska (IUD) a implantovaná antikoncepce. Vedle toho existují ještě různé druhy hormonální antikoncepce jako například ústně užívané tablety, náplasti, vaginální kroužky a injekce. K méně spolehlivým metodám patří bariérová antikoncepce – kondomy, poševní pesary a antikoncepční houbičky a různé metody sledování plodnosti. Nejméně spolehlivými metodami jsou spermicidní látky a přerušení soulože před ejakulací. Sterilizace je sice vysoce spolehlivá metoda, obvykle je ale nevratná. Všechny ostatní metody jsou vratné většinou ihned poté, kdy se přestanou používat.[7] Nouzová antikoncepce může zabránit početí ještě několik dnů po nechráněném pohlavním styku. Někdy bývá za antikoncepci považována také sexuální abstinence, avšak výchova k sexuální abstinenci může zvyšovat četnost těhotenství mezi nezletilými, je-li poskytována bez poučení o antikoncepci.[8][9]
U nezletilých hrozí větší riziko komplikací během těhotenství a porodu i riziko pro dítě po porodu. Četnost nežádoucích těhotenství v této věkové skupině snižuje komplexní sexuální výchova a dostupná antikoncepce.[10][11] Pro mladé lidi jsou vhodné všechny formy antikoncepce, avšak největší přínos z hlediska snižování četnosti těhotenství u nezletilých má[12] dlouhodobě účinkující reverzibilní antikoncepce jako implantáty, nitroděložní tělíska nebo vaginální kroužky.[11] Pokud žena po porodu plně nekojí, může znovu otěhotnět už za čtyři až šest týdnů. Některé metody antikoncepce je možné začít používat hned po porodu, u jiných je nutné vyčkat až šest měsíců. U kojících žen se před kombinovanou ústně užívanou antikoncepcí dává přednost tabletám obsahujícím pouze progestin. Ženám, které dosáhly menopauzy, se doporučuje pokračovat v používání antikoncepce ještě jeden rok po poslední menstruaci.[12]
V rozvojových zemích je přibližně 222 milionů žen, které by se chtěly vyvarovat otěhotnění, avšak nepoužívají žádnou z moderních metod antikoncepce.[13][14] Díky používání antikoncepce se v rozvojových zemích snížila úmrtnost matek o 40 % (v roce 2008 se tak předešlo až 270 000 úmrtí). Při plném uspokojení poptávky po antikoncepci by však bylo možné zabránit až 70 % úmrtí.[15][16] Antikoncepce může prodlužováním doby mezi jednotlivými těhotenstvími snižovat porodní rizika u dospělých žen a zvyšovat šanci na přežití jejich dětí.[15] V rozvojovém světě se díky lepšímu přístupu k antikoncepci zvyšuje příjem a majetek žen a jejich tělesná hmotnost, jejich dětem se dostává lepšího vzdělání a také jejich zdravotní stav je lepší.[17] Antikoncepce přispívá k ekonomickému růstu. Díky ní klesá počet vyživovaných dětí, roste počet žen jako pracovní síly a spotřeba vzácných zdrojů je nižší.[17][18]
Historie[editovat | editovat zdroj]

Egyptský Ebersův papyrus z roku 1550 př. n. l. a Kahúnský papyrus z roku 1850 př. n. l. obsahují nejranější zdokumentované popisy antikoncepce – používání medu, lístků akácie a cupaniny, které se vkládaly do vagíny, aby zabránily proniknutí spermatu.[19][20] Starověké egyptské kresby rovněž znázorňují používání kondomů.[21] Kniha Genesis popisuje vyjmutí údu neboli přerušovanou soulož jako způsob antikoncepce, když Onan „vyplýtval své semeno“ (ejakuloval) na zem, aby nezplodil dítě s ženou svého zesnulého bratra, Támar.[19] Má se za to, že ve starověkém Řecku se jako antikoncepce používal hladýš, který byl díky své účinnosti a tudíž žádoucnosti hromadně sklízen až do vymizení této rostliny.[22] Ve středověké Evropě byla jakákoli snaha zabránit těhotenství katolickou církví považována za nemorální.[19] Má se za to, že ženy v té době používaly řadu antikoncepčních opatření, například přerušovanou soulož nebo vkládání kořenů lilie a routy do vagíny.[23] Casanova (1725–1798) popsal používání návleku z jehněčího střívka pro prevenci otěhotnění; všeobecně dostupné kondomy se však objevily až ve 20. století.[19] V roce 1909 Richard Richter vyvinul první nitroděložní tělísko ze střívka bource morušového, které pak v Německu ve druhé polovině 20. let 20. století dále vyvíjel a prodával Ernst Gräfenberg.[24] V roce 1916 Margaret Sangerová otevřela ve Spojených státech první kliniku zabývající se antikoncepcí, za což byla zatčena.[19] Její příklad v roce 1921 následovala první klinika ve Spojeném království otevřená Marií Stopesovou.[19] Gregory Pincus a John Rock s pomocí Americké federace pro plánované rodičovství v 50. letech 20. století vyvinuli první antikoncepční tabletky, které se v 60. letech 20. století staly veřejně dostupnými.[25] Potrat pomocí léků se stal alternativou k chirurgickému potratu díky dostupnosti prostaglandinových analogů v 70. letech 20. století a mifepristonu v 80. letech 20. století.[26]
Metody[editovat | editovat zdroj]
| Metoda | Typické použití | Správné použití |
|---|---|---|
| Antikoncepce nepoužita | 85 % | 85 % |
| Kombinované tablety | 8 % | 0,3 % |
| Tablety obsahující pouze progestin | 13 % | 1,1 % |
| Sterilizace (ženy) | 0,5 % | 0,5 % |
| Sterilizace (muži) | 0,15 % | 0,10 % |
| Kondom (ženský) | 21 % | 5 % |
| Kondom (mužský) | 18 % | 2 % |
| Měděné IUD | 0,8 % | 0,6 % |
| Hormonální IUD | 0,2 % | 0,2 % |
| Náplast | 8 % | 0,3 % |
| Vaginální kroužek | 9 % | 0,3 % |
| Depo Provera | 3–6 % | 0,2 % |
| Implantát | 0,05 % | 0,05 % |
| Diafragma a spermicid | 12 % | 6 % |
| Přerušovaná soulož | 27 % | 4 % |
| Metoda plodných dnů | ~12–25 % | ~1–9 % |
| Laktační antikoncepční metoda | 0–7,5 %[28] | <2 %[29] |
K metodám antikoncepce patří bariérové metody, hormonální antikoncepce, nitroděložní tělíska, sterilizace a metody založené na jistém způsobu chování. Používají se před pohlavním stykem nebo v jeho průběhu, zatímco nouzová antikoncepce účinkuje ještě několik dní po pohlavním styku. Spolehlivost se vyjadřuje obecně jako procento žen, které otěhotní při používání určité metody během prvního roku[30], a u vysoce spolehlivých metod, jako je podvázání vejcovodů, někdy také jako četnost selhání během života uživatele.[31]
Nejspolehlivější metody jsou ty, které účinkují dlouhodobě a nevyžadují průběžné návštěvy lékaře.[32] Chirurgická sterilizace, implantovaná hormonální antikoncepce a nitroděložní tělíska vykazují četnost selhání během prvního roku nižší než 1 %.[32] Nižší než 1 % během prvního roku (či v případě metody laktační amenorey, LAM, během prvních šesti měsíců) může být také četnost selhání hormonálních antikoncepčních tablet, náplastí nebo kroužků a metody laktační amenorey, jsou-li důsledně užívány.[32] Při typickém používání je ale četnost selhání během prvního roku poměrně vysoká. Pohybuje se od 3 do 9 % a příčinou je nesprávné používání.[32] Ostatní metody jako přirozené plánování rodičovství, kondomy, vaginální pesary a spermicidy vykazují vyšší četnost selhání během prvního roku, i pokud jsou používány správně.[32]
I když jsou určité potenciální nežádoucí účinky spojeny se všemi metodami antikoncepce, je takové riziko vždy nižší než riziko otěhotnění.[32] U mnohých metod antikoncepce, například ústně užívané antikoncepce, nitroděložního tělíska, implantátu nebo injekcí, platí, že jakmile se přestanou používat nebo se odstraní, je četnost otěhotnění v následujícím roce stejná jako u žen, které antikoncepci nepoužívaly.[33]
U žen s určitými zdravotními potížemi je v případě některých forem antikoncepce nezbytné další lékařské vyšetření.[34] Je-li žena jinak zdravá, nemělo by být u mnoha metod antikoncepce, například antikoncepčních tablet, injekcí, implantátů nebo kondomu, lékařské vyšetření nutné.[35] Konkrétně se zdá, že gynekologické vyšetření, vyšetření prsou a krevní testy před zahájením užívání antikoncepčních tablet nemají žádný vliv na výsledek, a proto nejsou nutná.[36][37] Světová zdravotnická organizace vydala v roce 2009 podrobný seznam medicínských kritérií, která by měla být u jednotlivých typů antikoncepce splněna.[34]
Hormonální antikoncepce[editovat | editovat zdroj]
Hormonální antikoncepce působí tak, že brání ovulaci a početí.[38] Je dostupná v mnoha různých formách, například jako tablety užívané ústně, podkožní implantáty, injekce, náplasti, nitroděložní tělíska nebo vaginální kroužky. Zatím je dostupná pouze pro ženy. Existují dva typy antikoncepce užívané ústně – kombinovaná orální kontracepce a tablety obsahující pouze progestogen.[39] Jsou-li užívány během těhotenství, nezvyšují riziko potratu ani nezpůsobují vrozené vady.[37] Preparáty působí několika mechanismy – primárním je inhibice ovulace, sekundární účinky lze rozdělit na preimplantační (zahušťují hlen, zpomalují motilitu vejcovodů a řasinkového epitelu v nich), periimplantační (ovlivněním endometria brání nidaci) a postimplantační (nezabrání samotné nidaci, ale udržení těhotenství). Periimplantační a postimplantační sekundární účinky jsou postfertilizační, tj. abortivní (způsobující potrat) – dochází při nich k odumření oplodněného vajíčka.[40]
S kombinovanou hormonální antikoncepcí je spojováno mírně zvýšené riziko žilní a arteriální trombózy (tvorby krevních sraženin v žilách nebo v tepnách), avšak toto riziko je nižší než riziko související s otěhotněním.[41] Kvůli tomu se kombinovaná antikoncepce nedoporučuje ženám starším 35 let, pokud nepřestanou kouřit.[42] Vliv na pohlavní touhu je různý, u některých žen se pohlavní touha zvyšuje, u jiných snižuje, většina ale žádný vliv nepociťuje.[43] Kombinovaná antikoncepce užívaná ústně snižuje riziko rakoviny vaječníku a rakoviny dělohy a nemá zřejmě žádný vliv na riziko rakoviny prsu.[44][45] Otázka je nicméně sporná a výsledky studií na toto téma jsou nekonzistentní.[46] Často také omezuje menstruační krvácení a zmírňuje bolestivé křeče při menstruaci.[37] Nižší dávky estrogenu ve vaginálním kroužku mohou snižovat riziko citlivosti prsou, nauzey a bolesti hlavy, které jsou spojovány s přípravky obsahujícími vyšší dávku estrogenu.[44]
Progestinové tablety, injekce a nitroděložní tělíska riziko tvorby krevních sraženin nezvyšují, a proto je mohou používat i ženy, které v minulosti trpěly krevními sraženinami v žilách.[41][47] Ženy, u nichž byla v minulosti zaznamenána tvorba krevních sraženin v tepnách, by měly používat nehormonální antikoncepci nebo metodu založenou pouze na progestinu s výjimkou injekční formy.[41] Progestinové tablety mohou zmírňovat příznaky během menstruace a mohou je užívat i kojící ženy, protože neovlivňují tvorbu mateřského mléka.Při používání metod založených pouze na progestinu může docházet k nepravidelnému menstruačnímu krvácení a někdy i k zástavě menstruace.[48] Progestiny drospirenon a desogestrel minimalizují androgenní vedlejší účinky, avšak zároveň zvyšují riziko tvorby krevních sraženin, a proto nepatří k antikoncepci první volby.[49] V případě progestinu Depo-Provera aplikovaného formou injekcí se odborníci neshodují na obvyklé četnosti selhání během prvního roku. Údaje kolísají od méně než 1 %[50] až do 6 %.[32]
Bariérová antikoncepce[editovat | editovat zdroj]

Bariérová antikoncepce jsou prostředky, které se snaží bránit početí tím, že fyzicky znemožňují pronikání spermatu do dělohy.[51] Patří k nim mužský kondom, ženský kondom, cervikální klobouček, pesar a antikoncepční houbička se spermicidem.[51]
Celosvětově nejrozšířenější metodou antikoncepce je kondom.[52] Mužský kondom se nasazuje na mužův ztopořený penis. Fyzicky brání proniknutí spermatu do těla sexuálního partnera.[53] Moderní kondomy se vyrábějí nejčastěji z latexu, někdy se ale k jejich výrobě používají i jiné materiály jako polyuretan nebo jehněčí střívko.[53] Existuje i ženský kondom, který se vyrábí nejčastěji z nitrilu, latexu nebo polyuretanu.[54] Výhodou mužských kondomů je, že jsou levné, snadno se používají a mají jen velmi málo nežádoucích účinků.[55] V Japonsku používá kondom přibližně 80 % párů, které se chrání před početím. V Německu se toto číslo pohybuje kolem 25 %[21] a ve Spojených státech je to 18 %.[56]
Typická četnost selhání během prvního roku je u mužských kondomů 15 % a u vaginálních pesarů se spermicidem 16 %.[5] Při správném používání jsou spolehlivější kondomy s 2% četností selhání během prvního roku, zatímco četnost selhání vaginálního pesaru během prvního roku je 6 %.[5] Kondom má navíc ještě tu výhodu, že pomáhá bránit šíření některých sexuálně přenosných infekcí jako například HIV/AIDS.[7]
Antikoncepční houbička je kombinací bariérové antikoncepce se spermicidem.[32] Podobně jako pesar se zavádí hluboko do vagíny před pohlavním stykem, a aby byla spolehlivá, musí být umístěna až před děložní čípek.[32] Typická četnost selhání během prvního roku závisí na tom, zda žena už v minulosti rodila. U žen, které už rodily, dosahuje četnost selhání 24 %, u žen, které dosud nerodily, 12 %.[32] Houbičku je možné zavést až 24 hodin před pohlavním stykem a ve vagíně musí zůstat aspoň šest hodin po pohlavním styku.[32] Zaznamenány byly alergické reakce[57], ale i některé závažnější nežádoucí účinky jako syndrom toxického šoku.[58]
Nitroděložní tělíska[editovat | editovat zdroj]
V roce 1967 přišel na domácí trh původní český model, tělísko DANA. Ta byla vyvinuta ve Státním výzkumném ústavu textilním – Centrum radiačních technologií (SVÚT-CRT), dříve se sídlem Brno, Václavská 6, později ve Veverské Bítýšce. K nim byly vyvinuty také zavaděče a měrky. Vedoucí státního úkolu a řešitelského týmu byla RNDr. Dana Provazníková, po které dostala tělíska jméno.[zdroj?] Lze se také setkat se zkratkou ze sousloví „Dobrá a neškodná antikoncepce“.[59] Byly vyvinuty nejen různé velikosti, ale i tvary, aby bylo možné vybrat ten nejvhodnější podle tvaru dělohy. Později byl na tělíska přidán měděný kroužek nebo trubička, jako antimikrobiální opatření. Tělíska po ukončení klinických zkoušek a po obdržení povolení od SÚKL sériově vyráběl n.p. Gama. Na základě dlouhodobého klinického testování byla tato tělíska určena pro dočasnou antikoncepční ochranu, jejíž dobu předepisoval lékař, na základě kontroly minimálně 1× ročně. Předepsaného rozsahu klinických zkoušek se zúčastnily desítky doktorů, z nichž dva byli mylně uváděni na základě odkazu [60] jako autoři.
Moderní nitroděložní tělíska jsou zpravidla tělíska ve tvaru T obsahující měděný drátek nebo levonorgestrel. Zavádějí se do dělohy.[60] Je to forma dlouhodobě účinkující reverzibilní antikoncepce. Četnost selhání během prvního roku je u měděných nitroděložních tělísek kolem 0,8 %, u nitroděložních tělísek s levonorgestrelem 0,2 %.[5] Z různých typů antikoncepce patří společně s antikoncepčními implantáty k těm, s nimiž jsou uživatelky nejspokojenější.[61]
Jejich spolehlivost a bezpečnost je doložena u dospívajících[61] i u žen, které dosud nerodily.[62] Nitroděložní tělíska nemají nežádoucí vliv na kojení a je možné je zavádět hned po porodu.[63] Dají se používat také bezprostředně po potratu.[64] Po odstranění se plodnost okamžitě vrací na normální úroveň, a to i po dlouhodobém používání.[65] Měděná nitroděložní tělíska mohou zvyšovat menstruační krvácení a způsobovat bolestivější křeče.[66] Hormonální nitroděložní tělíska mohou menstruační krvácení naopak potlačovat nebo dokonce i zastavit.[63] K dalším možným komplikacím patří vypuzení (ve 2–5 % případů) a vzácně i perforace (proděravění) dělohy (v méně než 0,7 % případů).[63][67] Křeče je možné léčit nesteroidními antiflogistiky.[67]
V roce 2007 byla nitroděložní tělíska nejrozšířenější reverzibilní metodou antikoncepce s více než 180 miliony uživatelek po celém světě.[68][69] Dřívější model nitroděložního tělíska (Dalkonův štít) byl spojován se zvýšeným rizikem hlubokého pánevního zánětu, avšak stávající modely toto riziko u žen, které v době zavedení netrpěly sexuálně přenosnou infekcí, nijak neovlivňují.[70]
Sterilizace[editovat | editovat zdroj]
Chirurgická sterilizace se provádí formou podvázání vejcovodů u žen a vasektomie u mužů.[5] Nemá žádné významné dlouhodobé vedlejší účinky, podvázání vejcovodů naopak snižuje riziko rakoviny vaječníku.[5] Pravděpodobnost krátkodobých komplikací je dvacetkrát nižší u vasektomie než u podvázání vejcovodů.[5][71] Po vasektomii může dojít k otoku a bolestivosti šourku. Tyto potíže ale obvykle odezní během jednoho až dvou týdnů.[72] V případě podvázání vejcovodů se komplikace projevují v 1 až 2 % zákroků. K případným závažným komplikacím dochází zpravidla v důsledku anestezie.[73] Ani jedna z těchto metod neposkytuje ochranu před sexuálně přenosnými infekcemi.[5]
Některé ženy svého rozhodnutí později litují. Je to přibližně 5 % žen starších 30 let a kolem 20 % žen mladších 30 let.[5] U mužů je pravděpodobnost, že budou zákroku litovat, nižší (< 5 %); vyšší bývá u mužů v mladším věku, s malými dětmi nebo bezdětných a žijících v nestabilním manželství.[74] V jistém průzkumu provedeném mezi lidmi, kteří měli děti, uvedlo 9 % respondentů, že by děti neměli, kdyby se mohli tehdy rozhodnout jinak.[75]
Přestože je sterilizace považována za trvalý zákrok,[76] je možné se pokusit o reverzi podvázání vejcovodů obnovením průchodnosti vejcovodů, respektive o reverzi vasektomie obnovením průchodnosti chámovodů. U žen souvisí touha po reverzi zákroku často se změnou partnera.[76] Úspěšnost početí po reverzi podvázání vejcovodů se pohybuje od 31 do 88 %. K možným komplikacím patří mimo jiné i zvýšené riziko mimoděložního těhotenství.[76] Počet mužů žádajících o reverzi zákroku se pohybuje od 2 do 6 %.[77] Úspěšnost zplození dítěte po reverzi zákroku se pohybuje od 38 do 84 %. Bývá tím nižší, čím delší doba uplyne od původního zákroku do reverze. Pro muže může být jednou z možností[77] odběr spermatu s následným oplodněním ve zkumavce.[78]
Metody založené na jistém způsobu chování[editovat | editovat zdroj]
K metodám založeným na jistém způsobu chování patří načasování nebo takový způsob pohlavního styku, aby se zabránilo proniknutí spermatu do ženského pohlavního ústrojí, a to buď obecně, nebo v době, kdy se v něm může nacházet vajíčko.[79] Jsou-li tyto metody dodržovány bezchybně, může se jejich četnost selhání během prvního roku pohybovat kolem 3,4 %, avšak v případě nesprávného dodržování se může blížit i 85 %.[80]
Přirozené plánování rodičovství[editovat | editovat zdroj]
Metody sledování plodných dnů spočívají v určování nejplodnějších dnů menstruačního cyklu a vyhýbání se nechráněnému pohlavnímu styku.[79] Plodnost je možné určovat například na základě bazální tělesné teploty, cervikálního hlenu nebo dne cyklu.[79] Četnost selhání během prvního roku se u těchto metod pohybuje zpravidla od 12 do 25 %. V případě bezchybného používání závisí na používané metodě a pohybuje se obvykle od 1 do 9 %.[5] Důkazů, z nichž odhady vycházejí, je ale málo, neboť většina účastníků studií tyto metody přestává používat předčasně.[79] Na celém světě tyto metody používá přibližně 3,6 % párů.[81]
Metoda vycházející z určení bazální tělesné teploty a dalšího primárního znaku je označována jako symptotermální. K neplánovanému otěhotnění dochází u typických uživatelů symptotermální metody v 1 až 20 % případů.[82]
Přerušovaná soulož[editovat | editovat zdroj]
Přerušovaná soulož (odborně též coitus interruptus) je praktika spočívající v ukončení pohlavního styku (vyjmutí pohlavního údu) před ejakulací.[83] Hlavním rizikem této metody je, že ji muž neprovede správně nebo včas.[83] Četnost selhání během prvního roku se pohybuje od 4 % při bezchybném používání až po 27 % při běžném používání.[34] Někteří lékaři tuto metodu nepovažují za antikoncepci.[32]
O obsahu spermatu v preejakulátu je k dispozici pouze málo důkazů.[84] Zatímco v některých předběžných studiích žádné sperma v preejakulátu zjištěno nebylo,[84] v jednom z dalších klinických hodnocení bylo sperma zjištěno u 10 z 27 dobrovolníků.[85] Metodu přerušované soulože jako antikoncepci používají přibližně 3 % párů.[81]
Abstinence[editovat | editovat zdroj]
Přestože některé skupiny propagují absolutní sexuální abstinenci, kterou rozumějí vyhýbání se jakékoli sexuální aktivitě, v kontextu antikoncepce se tímto termínem obvykle myslí vyhýbání se vaginálnímu styku.[86][87] Jako způsob zabránění těhotenství je sexuální abstinence 100% spolehlivá. Ne každý, kdo se chce chovat zdrženlivě, se ale vzdá veškeré sexuální aktivity. V mnoha populacích je také významné riziko otěhotnění jako důsledek znásilnění.[88][89]
Výchova k sexuální abstinenci nesnižuje četnost těhotenství u nezletilých.[4][90] Četnost těhotenství u nezletilých je vyšší u studentek s výchovou k pohlavní abstinenci než u studentek, jimž se dostává komplexní sexuální výchovy.[90][91] Někteří odborníci doporučují těm, kteří používají sexuální abstinenci jako hlavní metodu antikoncepce, aby používali ještě nějakou další metodu nebo metody (například kondom nebo nouzovou antikoncepci).[92] Za antikoncepci bývá někdy považován také sex bez penetrace, tj. bez vaginálního styku, a orální sex bez vaginálního styku.[93] Obecně sice platí, že interfemorální styk a další metody styku, kdy se penis pohybuje v blízkosti vagíny (tření genitálií) a anální styk) zabraňují otěhotnění, přesto k němu ale může dojít, je-li sperma ejakulováno v blízkosti vstupu do vagíny a může-li do ní proniknout společně s tekutinou zajišťující lubrikaci vagíny.[94][95]
Laktace[editovat | editovat zdroj]
Metoda laktační amenorey spočívá ve využívání ženiny přirozené poporodní neplodnosti, která nastává po porodu a může být prodloužena kojením.[96] Podmínkou je zpravidla nedostavující se menstruace, výhradní kojení novorozence a věk dítěte do šesti měsíců.[29] Světová zdravotnická organizace uvádí, že je-li kojení jediným zdrojem výživy kojence, je četnost selhání během šesti měsíců po porodu 2 %.[97] V klinických hodnoceních byla zjištěna četnost selhání od 0 % do 7,5 %.[28] Během prvního roku se četnost selhání zvyšuje na 4 až 7 % a během druhého roku až na 13 %.[98] Zvyšuje ji také podávání kojenecké mléčné výživy, odstřikování mateřského mléka místo přímého kojení, používání dudlíku a krmení pevnou stravou.[99] U žen, které plně kojí, se zhruba v 10 % obnovuje menstruační cyklus do tří měsíců, ve 20 % do šesti měsíců.[98] U nekojících žen se může plodnost obnovit už po čtyřech týdnech od porodu.[98]
Nouzová antikoncepce[editovat | editovat zdroj]
Metody nouzové antikoncepce spočívají v užívání léků (pilulek „následujícího rána“) nebo používání prostředků po nechráněném pohlavním styku s nadějí, že zabrání těhotenství.[100] Působí převážně tak, že brání ovulaci nebo oplodnění.[101] Avšak možná také existuje mechanismus bránící nidaci oplodněného vajíčka ovlivněním endometria[102][102][103][103][103] Existují různé možnosti, například antikoncepční tablety obsahující vysokou dávku účinných látek, levonorgestrel, mifepriston, ulipristal nebo nitroděložní tělíska.[104] Tablety levonorgestrelu snižují pravděpodobnost otěhotnění o 70 % (četnost těhotenství 2,2 %), pokud jsou užity do 3 dnů po nechráněném styku nebo selhání kondomu.[100] Ulipristal snižuje pravděpodobnost otěhotnění přibližně o 85 % (četnost těhotenství 1,4 %) až do 5. dne a je pravděpodobně o něco účinnější než levonorgestrel.[100][104][105] Mifepriston je rovněž účinnější než levonorgestrel. Nejspolehlivější metodou jsou měděná nitroděložní tělíska.[104] Je možné je zavádět až 5 dnů po pohlavním styku a zabraňují přibližně 99 % těhotenství (četnost těhotenství 0,1 až 0,2 %).[101][106] Jsou tak nejspolehlivější metodou nouzové antikoncepce.[107]
Poskytování pilulek „následujícího rána“ ženám v předstihu nemá žádný vliv na výskyt sexuálně přenášených infekcí, používání kondomů, četnost těhotenství ani rizikové sexuální chování.[108][109] Všechny tyto metody mají pouze minimální vedlejší účinky.[104]
Dvojí ochrana[editovat | editovat zdroj]
Dvojí ochranou se rozumí použití metod, které zabraňují jak nákaze sexuálně přenosnými nemocemi, tak těhotenství.[110] Dvojí ochrana může zahrnovat použití buď pouhého kondomu, kondomu současně s dalším druhem antikoncepce nebo vyhýbání se pohlavnímu styku.[111][112] Pokud je obava z otěhotnění velká, je současné používání dvou metod rozumné.[111] Používání dvou forem antikoncepce se doporučuje osobám užívajícím lék proti akné izotretinoin, a to v důsledku vysokého rizika vzniku vrozených vad při užívání léku v těhotenství.[113]
-
Polyuretanový ženský kondom
-
Antikoncepční houbička uvnitř otevřeného pouzdra
-
Tři varianty antikoncepčních tablet v balení s kalendářem
-
Transdermální antikoncepční náplast
-
Vaginální kroužek NuvaRing
-
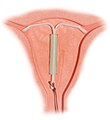
Hormonální nitroděložní tělísko (IUD) na pozadí zobrazujícím jeho umístění v děloze
-
Rozdělená dávka dvou tabletek nouzové antikoncepce (u většiny nouzových antikoncepčních tabletek „následujícího rána“ je nyní potřeba užití pouze jedné tablety)
-
Korálky CycleBeads používané pro odhadnutí plodnosti na základě počtu dní uplynulých od poslední menstruace
Účinky[editovat | editovat zdroj]
Zdraví[editovat | editovat zdroj]
Odhaduje se, že používání antikoncepce v rozvojových zemích snížilo počet mateřské úmrtnosti o 40 % (v roce 2008 antikoncepce zabránila úmrtí přibližně 270 000 žen) a mohlo by zabránit až 70 % úmrtí, pokud by byla poptávka po antikoncepci zcela uspokojena.[15][16] Tohoto příznivého výsledku je dosaženo snížením počtu neplánovaných otěhotnění, která následně vedou k nelegálně prováděným potratům, a prevencí otěhotnění u osob podléhajících vysokému riziku.[15]
V rozvojových zemích antikoncepce rovněž zvyšuje pravděpodobnost přežití dítěte díky prodloužení doby mezi jednotlivými těhotenstvími.[15] V této populaci jsou výsledky horší, pokud matka otěhotní během osmnácti měsíců od předchozího porodu.[15][115] Zdá se však, že oddálení dalšího těhotenství po potratu riziko nikterak neovlivňuje a ženám v této situaci je doporučováno pokusit se o otěhotnění, jakmile se cítí připraveny.[115]
Těhotenství v mladistvém věku, zejména u obzvláště mladých nezletilých, představuje vyšší riziko nepříznivých výsledků těhotenství, mezi něž patří předčasný porod, nízká porodní váha a úmrtí novorozeněte.[10] Ve Spojených státech je 82 % těhotenství u dívek ve věku od 15 do 19 let neplánovaných.[67] Zevrubná sexuální výchova a přístup k antikoncepci účinně snižují počet případů těhotenství v této věkové skupině.[116]
Ekonomické dopady[editovat | editovat zdroj]

| 7–8 dětí 6–7 dětí 5–6 dětí 4–5 dětí | 3–4 děti 2–3 děti 1–2 děti 0–1 dítě |
V rozvojových zemích antikoncepce zvyšuje hospodářský růst v důsledku menšího počtu závislých dětí a tudíž většího počtu žen podílejících se na celkové pracovní síle.[17] Díky lepšímu přístupu k antikoncepci se zvyšují příjmy a majetek žen, jejich index tělesné hmotnosti i vzdělání a index tělesné hmotnosti jejich dětí.[17] Plánování rodičovství prostřednictvím používání moderní antikoncepce je jedním z nákladově nejefektivnějších zdravotních opatření.[117][118] Organizace spojených národů odhaduje, že na každý dolar vynaložený tímto způsobem připadá dva až šest dolarů ušetřených.[119] Tyto úspory nákladů souvisejí s prevencí neplánovaných těhotenství a menším rozšířením sexuálně přenosných nemocí.[117] Ačkoli finančně přínosné jsou všechny metody, nejvyšší úspory lze přičítat používání měděných nitroděložních tělísek.[117]
Celkové zdravotnické náklady na těhotenství, porod a péči o novorozence ve Spojených státech dosahují k roku 2012 průměrné hodnoty 21 000 amerických dolarů v případě porodu přirozenou cestou a 31 000 dolarů v případě porodu císařským řezem.[120] Ve většině ostatních zemí jsou náklady méně než poloviční.[120] Za výchovu dítěte narozeného v roce 2011 utratí průměrná americká rodina za dalších 17 let 235 000 amerických dolarů.[121]
Rozšíření[editovat | editovat zdroj]

| 6 % 12 % 18 % 24 % 30 % 36 % | 42 % 48 % 54 % 60 % 66 % 72 % | 78 % 84 % 86 % údaje nejsou k dispozici |
V celosvětovém měřítku k roku 2009 antikoncepci používalo přibližně 60 % osob žijících v manželství, které mohly mít děti.[69] Jak často jsou různé způsoby antikoncepce používány, se v jednotlivých zemích značně liší.[69] V rozvinutých zemích jsou nejběžnějšími způsoby antikoncepce kondomy a orálně užívané antikoncepční tabletky, zatímco v Africe je to orální antikoncepce a v Latinské Americe a Asii sterilizace.[69] Z celkového hlediska je v rozvojových zemích antikoncepce z 35 % zajišťována ženskou sterilizací, z 30 % nitroděložními tělísky, z 12 % orální antikoncepcí, z 11 % kondomy a ze 4 % mužskou sterilizací.[69]
Ačkoli v rozvojových zemích jsou nitroděložní tělíska používána častěji než v zemích rozvinutých, počet žen používajících tuto metodu přesáhl v roce 2007 180 milionů.[68] Vyhýbání se sexu během plodných dnů praktikuje přibližně 3,6 % žen v plodném věku, přičemž v některých oblastech Jižní Ameriky je to až 20 %.[122] V roce 2005 využívalo mužskou formu antikoncepce (kondomy nebo vasektomii) 12 % párů zejména z rozvinutých zemí.[123] Míra používání mužských forem antikoncepce se mezi lety 1985 a 2009 snížila.[69] Míra používání antikoncepce u žen v subsaharské Africe se zvýšila z přibližně 5 % v roce 1991 na přibližně 30 % v roce 2006.[124]
K roku 2012 se těhotenství chtělo vyhnout 57 % žen v plodném věku (867 z 1520 milionů).[125] Přibližně 222 milionů žen však nemělo přístup k antikoncepci, z toho 53 milionů ze subsaharské Afriky a 97 milionů žen z Asie.[125] Tento stav má ročně za následek 54 milionů neplánovaných těhotenství a téměř 80 000 případů úmrtí matky.[69] Částečným důvodem stavu, kdy mnoho žen nemá přístup k antikoncepci, je skutečnost, že mnoho zemí omezuje přístup k antikoncepci z náboženských či politických důvodů,[5] přičemž dalším přispívajícím faktorem je chudoba.[126] V důsledku přísných zákonů omezujících potraty v subsaharské Africe se mnoho žen v případě nechtěného otěhotnění obrací na osoby provádějící potraty nelegálně, což každoročně vede přibližně 2–4 % z nich k podstoupení nelegálního potratu.[126]
Společnost a kultura[editovat | editovat zdroj]
Právní postavení[editovat | editovat zdroj]
Dohody o lidských právech po většině vlád vyžadují, aby poskytovaly informace a služby týkající se plánování rodičovství a antikoncepce. Patří mezi ně i požadavek na vytvoření národního plánu pro služby související s plánováním rodičovství, zrušení zákonů, které omezují přístup k plánování rodičovství, zajištění dostupnosti široké škály bezpečných a účinných metod antikoncepce včetně antikoncepce nouzové, zajištění náležitě vyškolených poskytovatelů zdravotnické péče a zdravotnických zařízení za přijatelnou cenu a vytvoření procesu kontroly realizovaných programů. Pokud vlády výše uvedené nezajistí, mohou se dostat do rozporu se závazky vyplývajícími z mezinárodní smlouvy.[127]
Organizace spojených národů dala vzniknout hnutí Every Woman Every Child (Každá žena, každé dítě), které hodnotí pokrok ke splnění potřeb žen týkajících se antikoncepce. Iniciativa si stanovila za cíl zvýšit do roku 2020 počet uživatelek moderní antikoncepce v 69 nejchudších zemích světa o 120 milionů. Dále iniciativa usiluje o odstranění diskriminace dívek a mladých žen, které užívají či chtějí užívat antikoncepci.[128]
Náboženské názory[editovat | editovat zdroj]
Náboženství se v pohledu na antikoncepci z hlediska etiky značně různí.[129] Římskokatolická církev oficiálně uznává v určitých případech pouze přirozené plánování rodičovství,[130][131] ačkoli řada katolíků v rozvinutých zemích moderní metody antikoncepce uznává a používá.[132][133][134] Mezi protestanty existuje na používání antikoncepce široká řada názorů, od těch neuznávajících jakoukoli antikoncepci až po skupiny připouštějící veškeré antikoncepční metody.[135] Postoj v rámci judaismu se liší – od přísnějšího v ortodoxní větvi po uvolněnější ve větvi reformní.[136] Hinduismus povoluje používání přirozené i umělé antikoncepce.[137] Jednotným buddhistickým názorem je, že zabránění početí je přípustné, zatímco jakýkoli zásah po početí už nikoliv.[138]
V islámu je antikoncepce povolena, pokud není hrozbou pro zdraví, ačkoli někteří od jejího používání zrazují.[139] Korán se o morálnosti antikoncepce nijak výslovně nezmiňuje, obsahuje však výroky podporující rozhodnutí mít děti. Prorok Mohamed prý rovněž řekl: „Vstupujte ve svazek manželský a množte se“.[140]
Výzkum[editovat | editovat zdroj]
Ženy[editovat | editovat zdroj]
U stávajících metod antikoncepce jsou zapotřebí určitá zlepšení, jelikož přibližně polovina žen, které neúmyslně otěhotní, antikoncepci používá.[32] Pozornost se soustředí na úpravy stávajících metod antikoncepce, včetně lepšího ženského kondomu, zdokonaleného pesaru, náplastí obsahujících pouze progestin a vaginálního kroužku obsahujícího dlouhodobě působící progesteron.[141] Tento vaginální kroužek se zdá být účinným po dobu tří nebo čtyř měsíců a v současnosti je v některých oblastech světa již dostupný.[141]
Odborníci se zabývají i řadou způsobů provedení sterilizace prostřednictvím děložního hrdla. Jeden ze způsobů zahrnuje vložení quinakrinu do dělohy, což způsobí zjizvení a neplodnost. Ačkoli je tento způsob nenákladný a nevyžaduje chirurgický zásah, existují obavy týkající se dlouhodobých vedlejších účinků.[142] Další látka, která funguje stejným způsobem, polidokanol, je předmětem dalších studií.[141] Ve Spojených státech bylo v roce 2002 schváleno zařízení nazvané Essure, které se po vložení do vejcovodů rozšíří a zablokuje je.[142]
Muži[editovat | editovat zdroj]
Mezi antikoncepční metody užívané muži patří kondomy, vasektomie a vyjmutí penisu z vagíny před ejakulací.[143] Hormonální antikoncepci by používalo 25 až 75 % sexuálně aktivních mužů, pokud by pro ně byla dostupná.[123][143] Řada hormonálních i nehormonálních metod je ve fázi klinických zkoušek[123] a výzkum probíhá rovněž v oblasti antikoncepčních vakcín.[144]
V současné době zkoumanou metodou vratného chirurgického zákroku je reverzibilní kontrolovaná inhibice spermatu (RISUG), která sestává z injekční aplikace polymerového gelu, styren-maleinanhydridu v dimethylsulfoxidu, do chámovodu. Injekce hydrogenuhličitanu sodného tuto látku vypláchne a obnoví tak plodnost. Dalším způsobem je nitrochámovodové tělísko, tedy vložení uretanové zátky do chámovodu a jeho následné ucpání. Slibnou se zdá být kombinace estrogenu a progestinu, stejně jako selektivní modulátory estrogenních receptorů.[123] Ve fázi předběžných studií je použití ultrazvuku a způsobů zahřívání varlat.[145]
Ostatní živočichové[editovat | editovat zdroj]
Sterilizace, která zahrnuje odnětí některých z reprodukčních orgánů, je často prováděným způsobem antikoncepce u domácích zvířat. Mnoho zvířecích útulků tyto postupy vyžaduje v rámci smlouvy o přijetí zvířete.[146] U velkých zvířat je tento chirurgický zákrok známý jako kastrace.[147] Antikoncepce je rovněž zvažována jako alternativa k lovu jako prostředek regulace nadměrné populace divokých zvířat.[148] U řady různých zvířecích populací se ukázaly jako účinné antikoncepční vakcíny.[149][150]
Odkazy[editovat | editovat zdroj]
Reference[editovat | editovat zdroj]
- ↑ Oxford English Dictionary. [s.l.]: Oxford University Press, June 2012 (online). Dostupné online.
- ↑ WORLD HEALTH ORGANIZATION (WHO). Family planning [online]. World Health Organization (WHO). Dostupné online.
- ↑ TALIAFERRO, L. A.; SIEVING, R.; BRADY, S. S.; BEARINGER, L. H. We have the evidence to enhance adolescent sexual and reproductive health--do we have the will?. Adolescent medicine: state of the art reviews. 2011, s. 521–543, xii. PMID 22423463.
- ↑ a b CHIN, H. B.; SIPE, T. A.; ELDER, R.; MERCER, S. L.; CHATTOPADHYAY, S. K.; JACOB, V.; WETHINGTON, H. R. The Effectiveness of Group-Based Comprehensive Risk-Reduction and Abstinence Education Interventions to Prevent or Reduce the Risk of Adolescent Pregnancy, Human Immunodeficiency Virus, and Sexually Transmitted Infections. American Journal of Preventive Medicine. 2012, s. 272–294. Dostupné online. DOI 10.1016/j.amepre.2011.11.006. PMID 22341164.
- ↑ a b c d e f g h i j k l m HURT, K. Joseph, et al.(eds.), Department of Gynecology and Obstetrics, The Johns Hopkins University School of Medicine, Baltimore, Maryland. The Johns Hopkins manual of gynecology and obstetrics.. 4th. vyd. Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins, 2012-03-28. Dostupné online. ISBN 978-1-60547-433-5. S. 232.
- ↑ Laboratoř reprodukční biologie [online]. [cit. 2015-07-12]. Dostupné v archivu.
- ↑ a b Family planning : a global handbook for providers : evidence-based guidance developed through worldwide collaboration.. Rev. and Updated ed.. vyd. Geneva, Switzerland: WHO and Center for Communication Programs, 2011. Dostupné online. ISBN 978-0-9788563-7-3.
- ↑ DiCenso A, Guyatt G, Willan A, Griffith L. Interventions to reduce unintended pregnancies among adolescents: systematic review of randomised controlled trials. BMJ. 2002, s. 1426. PMID 12065267.
- ↑ DUFFY, K.; LYNCH, D. A.; SANTINELLI, J. Government Support for Abstinence-Only-Until-Marriage Education. Clinical Pharmacology & Therapeutics. 2008, s. 746–748. Dostupné online. DOI 10.1038/clpt.2008.188. PMID 18923389.
- ↑ a b BLACK, A. Y.; FLEMING, N. A.; ROME, E. S. Pregnancy in adolescents. Adolescent medicine: state of the art reviews. 2012, s. 123–138, xi. PMID 22764559.
- ↑ a b ROWAN, S. P.; SOMESHWAR, J.; MURRAY, P. Contraception for primary care providers. Adolescent medicine: state of the art reviews. 2012, s. 95–110, x–xi. PMID 22764557.
- ↑ a b Family planning : a global handbook for providers : evidence-based guidance developed through worldwide collaboration.. Rev. and Updated ed.. vyd. Geneva, Switzerland: WHO and Center for Communication Programs, 2011. Dostupné online. ISBN 978-0-9788563-7-3. S. 260-300.
- ↑ Costs and Benefits of Contraceptive Services: Estimates for 2012 [pdf]. United Nations Population Fund, June 2012. S. 1. Dostupné online.
- ↑ CARR, B.; GATES, M. F.; MITCHELL, A.; SHAH, R. Giving women the power to plan their families. The Lancet. 2012, s. 80–82. Dostupné online. DOI 10.1016/S0140-6736(12)60905-2. PMID 22784540.
- ↑ a b c d e f CLELAND, J, Conde-Agudelo, A; Peterson, H; Ross, J; Tsui, A. Contraception and health.. Lancet. 2012 Jul 14, s. 149-56. PMID 22784533.
- ↑ a b AHMED, S.; LI, Q.; LIU, L.; TSUI, A. O. Maternal deaths averted by contraceptive use: An analysis of 172 countries. The Lancet. 2012, s. 111–125. Dostupné online. DOI 10.1016/S0140-6736(12)60478-4. PMID 22784531.
- ↑ a b c d CANNING, D.; SCHULTZ, T. P. The economic consequences of reproductive health and family planning. The Lancet. 2012, s. 165–171. Dostupné online. DOI 10.1016/S0140-6736(12)60827-7. PMID 22784535.
- ↑ VAN BRAECKEL, D.; TEMMERMAN, M.; ROELENS, K.; DEGOMME, O. Slowing population growth for wellbeing and development. The Lancet. 2012, s. 84–85. Dostupné online. DOI 10.1016/S0140-6736(12)60902-7. PMID 22784542.
- ↑ a b c d e f CUOMO, Amy. Encyclopedia of motherhood. Redakce O'Reilly Andrea. Thousand Oaks, Calif.: Sage Publications, 2010. ISBN 9781412968461. Kapitola Birth control, s. 121–126.
- ↑ LIPSEY, Richard G.; CARLAW, Kenneth; BEKAR, Clifford. Economic Transformations: General Purpose Technologies and Long-Term Economic Growth. [s.l.]: Oxford University Press, 2005. ISBN 978-0-19-928564-8. Kapitola Historical Record on the Control of Family Size, s. 335–40.
- ↑ a b EBERHARD, Nieschlag,. Andrology Male Reproductive Health and Dysfunction. 3rd ed.. vyd. [S.l.]: Springer-Verlag Berlin Heidelberg, 2010. Dostupné online. ISBN 9783540783558. S. 563.
- ↑ unspecified. Encyclopedia of birth control. Redakce Bullough Vern L.. Santa Barbara, Calif.: ABC-CLIO, 2001. Dostupné online. ISBN 9781576071816. Kapitola Herbal contraceptives and abortifacients, s. 125–128.
- ↑ MCTAVISH, Lianne. Encyclopedia of women in the Renaissance : Italy, France, and England. Redakce Robin Diana. Santa Barbara, Calif.: ABC-CLIO, 2007. Dostupné online. ISBN 9781851097722. Kapitola Contraception and birth control, s. 91–92.
- ↑ FRITZ, Marc A.; SPEROFF, Leon. Clinical gynecologic endocrinology and infertility. 8th. vyd. Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins, 2011. Dostupné online. ISBN 978-0-7817-7968-5. Kapitola Intrauterine contraception, s. 1095–1098.
- ↑ POSTON, Dudley. Population and Society: An Introduction to Demography. [s.l.]: Cambridge University Press, 2010. Dostupné online. ISBN 9781139489386. S. 98.
- ↑ KULIER, Regina; KAPP, Nathalie; GÜLMEZOGLU, A. Metin; HOFMEYR, G. Justus; CHENG, Linan; CAMPANA, Aldo. Medical methods for first trimester abortion. Cochrane Database of Systematic Reviews. November 9, 2011, s. CD002855. Dostupné online. DOI 10.1002/14651858.CD002855.pub4. PMID 22071804.
- ↑ DIVISION OF REPRODUCTIVE HEALTH, NATIONAL CENTER FOR CHRONIC DISEASE PREVENTION AND HEALTH, Promotion. U.s. Selected practice recommendations for contraceptive use, 2013: adapted from the world health organization selected practice recommendations for contraceptive use, 2nd edition.. MMWR. Recommendations and reports : Morbidity and mortality weekly report. Recommendations and reports / Centers for Disease Control. 2013 Jun 21, s. 1-60. Dostupné online. PMID 23784109.
- ↑ a b VAN DER WIJDEN, C, Kleijnen, J; Van den Berk, T. Lactational amenorrhea for family planning.. Cochrane database of systematic reviews (Online). 2003, s. CD001329. PMID 14583931.
- ↑ a b BLENNING, CE, Paladine, H. An approach to the postpartum office visit.. American family physician. 2005 Dec 15, s. 2491-6. PMID 16370405.
- ↑ BROWN, Gordon Edlin, Eric Golanty, Kelli McCormack. Essentials for health and wellness. 2nd ed.. vyd. Sudbury, Mass.: Jones and Bartlett, 2000. Dostupné online. ISBN 9780763709099. S. 161.
- ↑ EDMONDS, edited by D. Keith. Dewhurst's textbook of obstetrics & gynaecology. 8th ed.. vyd. Chichester, West Sussex: Wiley-Blackwell, 2012. Dostupné online. ISBN 9780470654576. S. 508.
- ↑ a b c d e f g h i j k l m HOFFMAN, Barbara. Williams gynecology. 2nd ed.. vyd. New York: McGraw-Hill Medical, 2012. ISBN 978-0071716727. S. Chapter 5.
- ↑ MANSOUR, D, Gemzell-Danielsson, K; Inki, P; Jensen, JT. Fertility after discontinuation of contraception: a comprehensive review of the literature. Contraception. 2011 Nov, s. 465–77. DOI 10.1016/j.contraception.2011.04.002. PMID 22018120.
- ↑ a b c ORGANIZATION, World Health. Medical eligibility criteria for contraceptive use. 4th ed.. vyd. Geneva: Reproductive Health and Research, World Health Organization, 2009. Dostupné online. ISBN 9789241563888. S. 1-10.
- ↑ DEPARTMENT OF REPRODUCTIVE HEALTH AND RESEARCH, FAMILY AND COMMUNITY. Selected practice recommendations for contraceptive use.. 2 ed.. vyd. Geneva: World Health Organization, 2004. Dostupné online. ISBN 9241562846. S. Chapter 31.
- ↑ TEPPER, NK, Curtis, KM; Steenland, MW; Marchbanks, PA. Physical examination prior to initiating hormonal contraception: a systematic review.. Contraception. 2013 May, s. 650-4. PMID 23121820.
- ↑ a b c Family planning : a global handbook for providers : evidence-based guidance developed through worldwide collaboration.. Rev. and Updated ed.. vyd. Geneva, Switzerland: WHO and Center for Communication Programs, 2011. Dostupné online. ISBN 978-0-9788563-7-3. S. 1-10.
- ↑ NELSON, Anita L.; CWIAK, Carrie. Contraceptive technology. Redakce Hatcher Robert A.. 20th revised. vyd. New York: Ardent Media, 2011. ISBN 978-1-59708-004-0. OCLC 781956734 Kapitola Combined oral contraceptives (COCs), s. 249–341.
- ↑ AMMER, Christine. The encyclopedia of women's health. 6th. vyd. New York: Facts On File, 2009. ISBN 978-0-8160-7407-5. Kapitola oral contraceptive, s. 312–315.
- ↑ KD Tripathi, Essentials of Medical Pharmacology, 2013KD Tripathi, Essentials of Medical Pharmacology, 2013
- ↑ a b c BRITO, MB, Nobre, F, Vieira, CS. Hormonal contraception and cardiovascular system. Arquivos brasileiros de cardiologia. 2011 Apr, s. e81–9. DOI 10.1590/S0066-782X2011005000022. PMID 21359483.
- ↑ KURVER, MJ, van der Wijden, CL; Burgers, J. [Summary of the Dutch College of General Practitioners' practice guideline 'Contraception'].. Nederlands tijdschrift voor geneeskunde. 2012, s. A5083. PMID 23062257. (Ducth)
- ↑ BURROWS, LJ, Basha, M; Goldstein, AT. The effects of hormonal contraceptives on female sexuality: a review.. The journal of sexual medicine. 2012 Sep, s. 2213-23. PMID 22788250.
- ↑ a b SHULMAN, LP. The state of hormonal contraception today: benefits and risks of hormonal contraceptives: combined estrogen and progestin contraceptives.. American journal of obstetrics and gynecology. 2011 Oct, s. S9-13. PMID 21961825.
- ↑ HAVRILESKY, LJ, Moorman, PG; Lowery, WJ; Gierisch, JM; Coeytaux, RR; Urrutia, RP; Dinan, M; McBroom, AJ; Hasselblad, V; Sanders, GD; Myers, ER. Oral Contraceptive Pills as Primary Prevention for Ovarian Cancer: A Systematic Review and Meta-analysis.. Obstetrics and gynecology. 2013 Jul, s. 139-147. PMID 23743450.
- ↑ VELJKOVIĆ, M.; VELJKOVIĆ, S. [The risk of breast cervical, endometrial and ovarian cancer in oral contraceptive users]. Med Pregl.. 2010 Sep-Oct, roč. 63, čís. 9–10, s. 657–61. Dostupné online. ISSN 0025-8105.
- ↑ MANTHA, S., Karp, R.; Raghavan, V.; Terrin, N.; Bauer, K. A.; Zwicker, J. I. Assessing the risk of venous thromboembolic events in women taking progestin-only contraception: a meta-analysis. BMJ. 7 August 2012, s. e4944–e4944. DOI 10.1136/bmj.e4944. PMID 22872710.
- ↑ BURKE, AE. The state of hormonal contraception today: benefits and risks of hormonal contraceptives: progestin-only contraceptives.. American journal of obstetrics and gynecology. 2011 Oct, s. S14-7. PMID 21961819.
- ↑ ROTT, H. Thrombotic risks of oral contraceptives.. Current opinion in obstetrics & gynecology. 2012 Aug, s. 235-40. PMID 22729096.
- ↑ FDA. Depo-Provera U.S. Prescribing Information [online]. [cit. 2007-06-12]. Dostupné v archivu pořízeném z originálu dne 2007-06-15.
- ↑ a b NEINSTEIN, Lawrence. Adolescent health care : a practical guide. 5th ed.. vyd. Philadelphia: Lippincott Williams & Wilkins, 2008. Dostupné online. ISBN 9780781792561. S. 624.
- ↑ CHAUDHURI. Practice Of Fertility Control: A Comprehensive Manual. 7th. vyd. [s.l.]: Elsevier India, 2007. Dostupné online. ISBN 9788131211502. S. 88.
- ↑ a b HAMILTON, Richard. Pharmacology for nursing care. 8th ed.. vyd. St. Louis, Mo.: Elsevier/Saunders, 2012. Dostupné online. ISBN 9781437735826. S. 799.
- ↑ Facts for life. 4th ed.. vyd. New York: United Nations Children's Fund, 2010. Dostupné online. ISBN 9789280644661. S. 141.
- ↑ PRAY, Walter Steven. Nonprescription product therapeutics. 2nd ed.. vyd. Philadelphia: Lippincott Williams & Wilkins, 2005. Dostupné online. ISBN 9780781734981. S. 414.
- ↑ BARBIERI, Jerome F. Yen and Jaffe's reproductive endocrinology : physiology, pathophysiology, and clinical management. 6th ed.. vyd. Philadelphia, PA: Saunders/Elsevier, 2009. Dostupné online. ISBN 9781416049074. S. 873.
- ↑ KUYOH, MA, Toroitich-Ruto, C; Grimes, DA; Schulz, KF; Gallo, MF. Sponge versus diaphragm for contraception: a Cochrane review.. Contraception. 2003 Jan, s. 15-8. PMID 12521652.
- ↑ ORGANIZATION, World Health. Medical eligibility criteria for contraceptive use. 4th ed.. vyd. Geneva: Reproductive Health and Research, World Health Organization, 2009. Dostupné online. ISBN 9789241563888. S. 88.
- ↑ www.zdravotnickydenik.cz [online]. [cit. 12-12-2020]. Dostupné online.
- ↑ CHAUDHURI. Practice Of Fertility Control: A Comprehensive Manual (7Th Edition). [s.l.]: Elsevier India, 2007. Dostupné online. ISBN 9788131211502. S. 95.
- ↑ a b COMMITTEE ON ADOLESCENT HEALTH CARE LONG-ACTING REVERSIBLE CONTRACEPTION WORKING GROUP, THE AMERICAN COLLEGE OF OBSTETRICIANS AND, Gynecologists. Committee opinion no. 539: adolescents and long-acting reversible contraception: implants and intrauterine devices.. Obstetrics and gynecology. 2012 Oct, s. 983-8. PMID 22996129.
- ↑ BLACK, K, Lotke, P; Buhling, KJ; Zite, NB; Intrauterine contraception for Nulliparous women: Translating Research into Action (INTRA), group. A review of barriers and myths preventing the more widespread use of intrauterine contraception in nulliparous women.. The European journal of contraception & reproductive health care : the official journal of the European Society of Contraception. 2012 Oct, s. 340-50. PMID 22834648.
- ↑ a b c GABBE, Steven. Obstetrics: Normal and Problem Pregnancies. [s.l.]: Elsevier Health Sciences, 2012. Dostupné online. ISBN 9781455733958. S. 527.
- ↑ STEENLAND, MW, Tepper, NK; Curtis, KM; Kapp, N. Intrauterine contraceptive insertion postabortion: a systematic review.. Contraception. 2011 Nov, s. 447-64. PMID 22018119.
- ↑ HURD, [edited by] Tommaso Falcone, William W. Clinical reproductive medicine and surgery. Philadelphia: Mosby, 2007. Dostupné online. ISBN 9780323033091. S. 409.
- ↑ Grimes, D.A., MD. "Intrauterine Devices (IUDs)" In:Hatcher, RA; Nelson, TJ; Guest, F; Kowal, D. Contraceptive Technology 19th ed.. New York: Ardent Media, 2007.
- ↑ a b c MARNACH, ML, Long, ME; Casey, PM. Current issues in contraception.. Mayo Clinic proceedings. Mayo Clinic. 2013 Mar, s. 295-9. PMID 23489454.
- ↑ a b DARNEY, Leon Speroff, Philip D. A clinical guide for contraception. 5th ed.. vyd. Philadelphia, Pa.: Lippincott Williams & Wilkins, 2010. Dostupné online. ISBN 9781608316106. S. 242-243.
- ↑ a b c d e f g DARROCH, JE. Trends in contraceptive use.. Contraception. 2013 Mar, s. 259-63. PMID 23040137.
- ↑ Popularity Disparity: Attitudes About the IUD in Europe and the United States [online]. Published by Guttmacher Policy Review Published Fall 2007 [cit. 2010-04-27]. Dostupné online.
- ↑ Adams CE, Wald M. Risks and complications of vasectomy. Urol. Clin. North Am.. 2009, s. 331–6. DOI 10.1016/j.ucl.2009.05.009. PMID 19643235.
- ↑ Hillard, Paula Adams. The 5-minute obstetrics and gynecology consult. Hagerstwon, MD: Lippincott Williams & Wilkins, 2008. Dostupné online. ISBN 0-7817-6942-6. S. 265.
- ↑ Hillard, Paula Adams. The 5-minute obstetrics and gynecology consult. Hagerstwon, MD: Lippincott Williams & Wilkins, 2008. Dostupné online. ISBN 0-7817-6942-6. S. 549.
- ↑ HATCHER, Robert. Contraceptive technology. 19th ed.. vyd. New York, N.Y.: Ardent Media, 2008. Dostupné online. ISBN 9781597080019. S. 390.
- ↑ MOORE, David S. The basic practice of statistics. 5th ed.. vyd. New York: Freeman, 2010. Dostupné online. ISBN 9781429224260. S. 25.
- ↑ a b c DEFFIEUX, X, Morin Surroca, M; Faivre, E; Pages, F; Fernandez, H; Gervaise, A. Tubal anastomosis after tubal sterilization: a review.. Archives of gynecology and obstetrics. 2011 May, s. 1149-58. PMID 21331539.
- ↑ a b SHRIDHARANI, A, Sandlow, JI. Vasectomy reversal versus IVF with sperm retrieval: which is better?. Current opinion in urology. 2010 Nov, s. 503-9. PMID 20852426.
- ↑ NAGLER, HM, Jung, H. Factors predicting successful microsurgical vasectomy reversal.. The Urologic clinics of North America. 2009 Aug, s. 383-90. PMID 19643240.
- ↑ a b c d GRIMES, DA, Gallo, MF; Grigorieva, V; Nanda, K; Schulz, KF. Fertility awareness-based methods for contraception.. Cochrane database of systematic reviews (Online). 2004 Oct 18, s. CD004860. PMID 15495128.
- ↑ LAWRENCE, Ruth. Breastfeeding : a guide for the medical professional.. 7th ed.. vyd. Philadelphia, Pa.: Saunders, 2010. Dostupné online. ISBN 9781437707885. S. 673.
- ↑ a b FREUNDL, G, Sivin, I; Batár, I. State-of-the-art of non-hormonal methods of contraception: IV. Natural family planning.. The European journal of contraception & reproductive health care : the official journal of the European Society of Contraception. 2010 Apr, s. 113-23. PMID 20141492.
- ↑ PALLONE, SR, Bergus, GR. Fertility awareness-based methods: another option for family planning.. Journal of the American Board of Family Medicine : JABFM. 2009 Mar-Apr, s. 147-57. PMID 19264938.
- ↑ a b ORGANIZATION, World Health. Medical eligibility criteria for contraceptive use. 4th ed.. vyd. Geneva: Reproductive Health and Research, World Health Organization, 2009. Dostupné online. ISBN 9789241563888. S. 91-100.
- ↑ a b JONES, RK, Fennell, J; Higgins, JA; Blanchard, K. Better than nothing or savvy risk-reduction practice? The importance of withdrawal.. Contraception. 2009 Jun, s. 407-10. PMID 19442773.
- ↑ KILLICK, SR, Leary, C; Trussell, J; Guthrie, KA. Sperm content of pre-ejaculatory fluid.. Human fertility (Cambridge, England). 2011 Mar, s. 48-52. PMID 21155689.
- ↑ Abstinence [online]. Planned Parenthood [cit. 2009-09-09]. Dostupné online.
- ↑ MURTHY, Amitasrigowri S; HARWOOD, Bryna. Contraception Update. 2nd. vyd. New York: Springer, 2007. Dostupné online. ISBN 978-0-387-32327-5. S. Abstract.[nedostupný zdroj]
- ↑ FORTENBERRY, J. Dennis, 2005. The limits of abstinence-only in preventing sexually transmitted infections. Journal of Adolescent Health. S. 269–70. DOI 10.1016/j.jadohealth.2005.02.001. PMID 15780781., which cites:
BRÜCKNER, Hannah; BEARMAN, Peter, 2005. After the promise: The STD consequences of adolescent virginity pledges. Journal of Adolescent Health. S. 271–8. DOI 10.1016/j.jadohealth.2005.01.005. PMID 15780782. - ↑ Kim Best, 2005. Nonconsensual Sex Undermines Sexual Health. Network. Dostupné online.
- ↑ a b OTT, MA, Santelli, JS. Abstinence and abstinence-only education. Current opinion in obstetrics & gynecology. 2007 Oct, s. 446–52. DOI 10.1097/GCO.0b013e3282efdc0b. PMID 17885460.
- ↑ DUFFY, K, Lynch, DA; Santelli, J. Government support for abstinence-only-until-marriage education.. Clinical pharmacology and therapeutics. 2008 Dec, s. 746-8. PMID 18923389.
- ↑ Kowal D. Contraceptive Technology. Redakce Hatcher, Robert A., et al.. 19th rev.. vyd. New York: Ardent Media, 2007. Dostupné online. ISBN 0-9664902-0-7. Kapitola Abstinence and the Range of Sexual Expression, s. 81–86.
- ↑ FELDMANN, J.; MIDDLEMAN, A. B. Adolescent sexuality and sexual behavior. Current opinion in obstetrics & gynecology. 2002, s. 489–493. Dostupné online. PMID 12401976.
- ↑ THOMAS, R. Murray. Sex and the American teenager seeing through the myths and confronting the issues. Lanham, Md.: Rowman & Littlefield Education, 2009. Dostupné online. ISBN 9781607090182. S. 81.
- ↑ EDLIN, Gordon. Health & Wellness.. [s.l.]: Jones & Bartlett Learning, 2012. Dostupné online. ISBN 9781449636470. S. 213.
- ↑ BLACKBURN, Susan Tucker. Maternal, fetal, & neonatal physiology : a clinical perspective. 3rd ed.. vyd. St. Louis, Mo.: Saunders Elsevier, 2007. Dostupné online. ISBN 9781416029441. S. 157.
- ↑ WHO 10 facts on breastfeeding [online]. World Health Organization. Dostupné online.
- ↑ a b c FRITZ, Marc. Clinical Gynecologic Endocrinology and Infertility. [s.l.]: [s.n.], 2012. Dostupné online. ISBN 9781451148473. S. 1007-1008.
- ↑ SWISHER, Judith Lauwers, Anna. Counseling the nursing mother a lactation consultant's guide. 5th ed.. vyd. Sudbury, MA: Jones & Bartlett Learning Dostupné online. ISBN 9781449619480. S. 465-466.
- ↑ a b c GIZZO, S, Fanelli, T; Di Gangi, S; Saccardi, C; Patrelli, TS; Zambon, A; Omar, A; D'Antona, D; Nardelli, GB. Nowadays which emergency contraception? Comparison between past and present: latest news in terms of clinical efficacy, side effects and contraindications.. Gynecological endocrinology : the official journal of the International Society of Gynecological Endocrinology. 2012 Oct, s. 758-63. PMID 22390259.
- ↑ a b The Johns Hopkins Manual of Gynecology and Obstetrics. 4th. vyd. [s.l.]: [s.n.], 2012. Dostupné online. ISBN 9781451148015. Kapitola Fertility Control:Contraception, Sterilization, and Abortion, s. 391.
- ↑ a b Watson Pharma (under license from HRA Pharma) (May 2, 2012). "Prescribing information: Ella; 12.1 Mechanism of action" (PDF). Silver Spring, Md.: FDA Center for Drug Evaluation and Research (CDER). pp. 4–5. When taken immediately before ovulation is to occur, ella postpones follicular rupture. The likely primary mechanism of action of ulipristal acetate for emergency contraception is therefore inhibition or delay of ovulation; however, alterations to the endometrium that may affect implantation may also contribute to efficacy... The pharmacodynamics of ulipristal acetate depends on the timing of administration in the menstrual cycle. Administration in the mid-follicular phase causes inhibition of folliculogenesis and reduction of estradiol concentration. Administration at the time of the luteinizing hormone peak delays follicular rupture by 5 to 9 days. Dosing in the early luteal phase does not significantly delay endometrial maturation but decreases endometrial thickness by 0.6 ± 2.2 mm (mean ± SD).
- ↑ a b c Chris Kahlenborn, Rebecca Peck, Walter B. Severs, Mechanism of action of levonorgestrel emergency contraception, 2015.
- ↑ a b c d CHENG, L, Che, Y; Gülmezoglu, AM. Interventions for emergency contraception.. Cochrane database of systematic reviews (Online). 2012 Aug 15, s. CD001324. PMID 22895920.
- ↑ RICHARDSON, AR, Maltz, FN. Ulipristal acetate: review of the efficacy and safety of a newly approved agent for emergency contraception.. Clinical therapeutics. 2012 Jan, s. 24-36. PMID 22154199.
- ↑ Update on Emergency Contraception [online]. Association of Reproductive Health Professionals, March 2011 [cit. 2013-05-20]. Dostupné v archivu pořízeném dne 2013-05-11.
- ↑ Cleland K, Zhu H, Goldstruck N, Cheng L, Trussel T, 2012. The efficacy of intrauterine devices for emergency contraception: a systematic review of 35 years of experience. Human Reproduction. S. 1994–2000. DOI 10.1093/humrep/des140. PMID 22570193.
- ↑ Kripke C. Advance provision for emergency oral contraception. Am Fam Physician. 2007, s. 654. PMID 17894132.
- ↑ Shrader SP, Hall LN, Ragucci KR, Rafie S. Updates in hormonal emergency contraception. Pharmacotherapy. 2011, s. 887–95. DOI 10.1592/phco.31.9.887. PMID 21923590.
- ↑ Dual protection against unwanted pregnancy and HIV / STDs. Sex Health Exch. 1998, s. 8. PMID 12294688.
- ↑ a b Cates, W., Steiner, M. J., 2002. Dual Protection Against Unintended Pregnancy and Sexually Transmitted Infections: What Is the Best Contraceptive Approach?. Sexually Transmitted Diseases. S. 168–174. Dostupné online. DOI 10.1097/00007435-200203000-00007. PMID 11875378.
- ↑ Statement on Dual Protection against Unwanted Pregnancy and Sexually Transmitted Infections, including HIV [PDF]. International Planned Parenthood Federation [cit. 2014-02-20]. Dostupné v archivu pořízeném dne 25-02-2012.
- ↑ GUPTA, Ramesh C. Reproductive and Developmental Toxicology. [s.l.]: Academic Press, 2011-02-25. Dostupné online. ISBN 978-0-12-382032-7. S. 105.
- ↑ Country Comparison: Maternal Mortality Rate Archivováno 8. 11. 2012 na Wayback Machine. v The CIA World Factbook
- ↑ a b SHOLAPURKAR, SL. Is there an ideal interpregnancy interval after a live birth, miscarriage or other adverse pregnancy outcomes?. Journal of obstetrics and gynaecology : the journal of the Institute of Obstetrics and Gynaecology. 2010 Feb, s. 107-10. PMID 20143964.
- ↑ LAVIN, C, Cox, JE. Teen pregnancy prevention: current perspectives.. Current opinion in pediatrics. 2012 Aug, s. 462-9. PMID 22790099.
- ↑ a b c Tsui AO, McDonald-Mosley R, Burke AE, 2010. Family planning and the burden of unintended pregnancies. Epidemiol Rev. S. 152–74. DOI 10.1093/epirev/mxq012. PMID 20570955.
- ↑ GREGUŠ, Jan; GUILLEBAUD, John. Scientists’ Warning: Remove the Barriers to Contraception Access, for Health of Women and the Planet. World. 2023-09, roč. 4, čís. 3, s. 589–597. Dostupné online [cit. 2023-10-01]. ISSN 2673-4060. DOI 10.3390/world4030036. (anglicky)
- ↑ CARR, B, Gates, MF; Mitchell, A; Shah, R. Giving women the power to plan their families.. Lancet. 2012 Jul 14, s. 80-2. PMID 22784540.
- ↑ a b ROSENTHAL, Elisabeth. American Way of Birth, Costliest in the World. New York Times. June 30th,2013. Dostupné online.
- ↑ Expenditures on Children by Families, 2011 [online]. United States Department of Agriculture, Center for Nutrition Policy and Promotion [cit. 2014-02-20]. Dostupné v archivu pořízeném dne 2008-03-08.
- ↑ DARNEY, Leon Speroff, Philip D. A clinical guide for contraception. 5th. vyd. Philadelphia, Pa.: Lippincott Williams & Wilkins, 2010. ISBN 1-60831-610-6. S. 315.
- ↑ a b c d NAZ, RK, Rowan, S. Update on male contraception.. Current opinion in obstetrics & gynecology. 2009 Jun, s. 265-9. PMID 19469045.
- ↑ CLELAND, JG, Ndugwa, RP; Zulu, EM. Family planning in sub-Saharan Africa: progress or stagnation?. Bulletin of the World Health Organization. 2011 Feb 1, s. 137-43. PMID 21346925.
- ↑ a b DARROCH, JE, Singh, S. Trends in contraceptive need and use in developing countries in 2003, 2008, and 2012: an analysis of national surveys.. Lancet. 2013 May 18, s. 1756-1762. PMID 23683642.
- ↑ a b RASCH, V. Unsafe abortion and postabortion care -an overview.. Acta obstetricia et gynecologica Scandinavica. 2011 Jul, s. 692-700. PMID 21542813.
- ↑ Cottingham J., Germain A., Hunt P., 2012. Use of human rights to meet the unmet need for family planning. The Lancet. S. 172–180. DOI 10.1016/S0140-6736(12)60732-6. PMID 22784536.
- ↑ Adding It Up: Costs and Benefits of Contraceptive Services Estimates for 2012. Guttmacher Institute and United Nations Population Fund (UNFPA), 201. 2012. Dostupné online.
- ↑ SRIKANTHAN, A, Reid, RL. Religious and cultural influences on contraception. Journal of obstetrics and gynaecology Canada – Journal d'obstetrique et gynecologie du Canada (JOGC). 2008 Feb, s. 129–37. Dostupné v archivu pořízeném dne 04-10-2013. PMID 18254994. Archivovaná kopie. www.jogc.org [online]. [cit. 2014-02-20]. Dostupné v archivu pořízeném z originálu.
- ↑ Pope Paul VI. Humanae Vitae: Encyclical of Pope Paul VI on the Regulation of Birth [online]. Vatican, 1968-07-25 [cit. 2006-10-01]. Dostupné online.
- ↑ GREGUŠ, Jan. Catholicism and contraception. Česká Gynekologie [online]. 2019-11-20 [cit. 2023-09-30]. Dostupné online.
- ↑ Rosemary Radford Ruether. Encyclopedia of women and religion in North America. Redakce Rosemary Skinner Keller. Bloomington, Ind. [u.a.]: Indiana Univ. Press, 2006. Dostupné online. ISBN 978-0-253-34686-5. Kapitola Women in North American Catholicism, s. [1].
- ↑ Bob Digby et.al. Heinemann 16-19 Geography: Global Challenges Student Book 2nd Edition. Redakce Bob Digby. [s.l.]: Heinemann, 2001. Dostupné online. ISBN 978-0-435-35249-3. S. [2].
- ↑ RENGEL, Marian. Encyclopedia of birth control. Phoenix, Ariz: Oryx Press, 2000. Dostupné online. ISBN 978-1-57356-255-3. S. 202.
- ↑ BENNETT, Jana Marguerite. Water is thicker than blood : an Augustinian theology of marriage and singleness. Oxford: Oxford University Press, 2008. Dostupné online. ISBN 978-0-19-531543-1. S. 178.
- ↑ FELDMAN, David M. Birth Control in Jewish Law. Lanham, MD: Jason Aronson, 1998. ISBN 0-7657-6058-4.
- ↑ Hindu Beliefs and Practices Affecting Health Care [online]. University of Virginia Health System [cit. 2006-10-06]. Dostupné v archivu pořízeném z originálu dne 2007-05-15.
- ↑ More Questions & Answers on Buddhism: Birth Control and Abortion [online]. Alan Khoo [cit. 2008-06-14]. Dostupné v archivu pořízeném dne 2008-05-30.
- ↑ Khalid Farooq Akbar. Family Planning and Islam: A Review. Hamdard Islamicus. Dostupné online.
- ↑ Yusuf Al-Qaradawi, Muhammad Saleh Al-Munajjid. "Contraception: Permissible? Archivováno 9. 2. 2010 na Wayback Machine.,"IslamOnline.
- ↑ a b c JENSEN, JT. The future of contraception: innovations in contraceptive agents: tomorrow's hormonal contraceptive agents and their clinical implications.. American journal of obstetrics and gynecology. 2011 Oct, s. S21-5. PMID 21961821.
- ↑ a b CASTAÑO, PM, Adekunle, L. Transcervical sterilization.. Seminars in reproductive medicine. 2010 Mar, s. 103-9. PMID 20352559.
- ↑ a b GLASIER, A. Acceptability of contraception for men: a review.. Contraception. 2010 Nov, s. 453-6. PMID 20933119.
- ↑ NAZ, RK. Antisperm contraceptive vaccines: where we are and where we are going?. American journal of reproductive immunology (New York, N.Y. : 1989). 2011 Jul, s. 5-12. PMID 21481057.
- ↑ OJEDA, edited by Willaim J. Kovacs, Sergio R. Textbook of endocrine physiology. 6th ed.. vyd. Oxford: Oxford University Press, 2011. Dostupné online. ISBN 9780199744121. S. 262.
- ↑ MILLAR, Lila. Infectious Disease Management in Animal Shelters. [s.l.]: John Wiley & Sons, 2011. Dostupné online. ISBN 9781119949459.
- ↑ ACKERMAN, [edited by] Lowell. Blackwell's five-minute veterinary practice management consult. 1st ed.. vyd. Ames, Iowa: Blackwell Pub., 2007. Dostupné online. ISBN 9780781759847. S. 80.
- ↑ BOYLE, Rebecca. Birth control for animals: a scientific approach to limiting the wildlife population explosion [online]. Popular Science, March 3, 2009. Dostupné online.
- ↑ KIRKPATRICK, JF, Lyda, RO; Frank, KM. Contraceptive vaccines for wildlife: a review.. American journal of reproductive immunology (New York, N.Y. : 1989). 2011 Jul, s. 40-50. PMID 21501279.
- ↑ LEVY, JK. Contraceptive vaccines for the humane control of community cat populations.. American journal of reproductive immunology (New York, N.Y. : 1989). 2011 Jul, s. 63-70. PMID 21501281.
Literatura[editovat | editovat zdroj]
- BARTÁK, Alexander. Antikoncepce: druhy antikoncepce, hormony, když všechno selže. Praha: Grada, 2006. ISBN 80-247-1351-9.
- Presl, J. (ed.) Kontracepce. Praha: Ministerstvo zdravotnictví ČR, 1993. ISBN 80-85047-13-6
- ROB, Lukáš; MARTAN, Alois; CITTERBART, Karel a kolektiv. Gynekologie. 2. vyd. Praha: Galén, 2008. 319 s. ISBN 978-80-7262-501-7.
- (anglicky) Hatcher, R. A., Trussell, J., Nelson, A. L. et al. (Eds.) Contraceptive technology (19th revised ed.). New York: Ardent Media, 2007.
Související články[editovat | editovat zdroj]
Externí odkazy[editovat | editovat zdroj]
 Obrázky, zvuky či videa k tématu antikoncepce na Wikimedia Commons
Obrázky, zvuky či videa k tématu antikoncepce na Wikimedia Commons  Slovníkové heslo antikoncepce ve Wikislovníku
Slovníkové heslo antikoncepce ve Wikislovníku Téma Antikoncepce ve Wikicitátech
Téma Antikoncepce ve Wikicitátech- Očima ženy.cz – Hormonální antikoncepce: Pro a proti
- MUDr. Petr Janků – Intrauterinní kontracepce Archivováno 28. 5. 2020 na Wayback Machine. (přehledový článek o nitroděložním tělísku)
- Sexus.cz – Je antikoncepce přirozená?