Diabetes mellitus 2. typu
| Diabetes mellitus | |
|---|---|
![Univerzální modrý kruh je symbolem pro diabetes.[1]](http://upload.wikimedia.org/wikipedia/commons/thumb/4/43/Blue_circle_for_diabetes.svg/225px-Blue_circle_for_diabetes.svg.png) Univerzální modrý kruh je symbolem pro diabetes.[1] | |
| Klasifikace | |
| MKN-10 | E11. |
| MeSH | D003924 |
| Některá data mohou pocházet z datové položky. | |
Diabetes melitus 2. typu, označovaná také jako cukrovka 2. typu, non-inzulin-dependentní diabetes mellitus (NIDDM) či cukrovka vznikající v dospělosti, je metabolickou poruchou charakterizovanou zvýšenou hladinou glukózy v krvi při současné rezistenci na inzulin a relativním nedostatku inzulinu.[2] Tím se liší od cukrovky 1. typu, u které v důsledku zániku buněk Langerhansových ostrůvků ve slinivce břišní dochází k absolutnímu nedostatku inzulinu.[3]
Cukrovka 2. typu se vyvíjí pozvolna. Neurčité příznaky únavy, nadměrná žízeň a časté močení jsou nejběžnějšími příznaky. Postupně se objevují infekční komplikace, špatné hojení ran a problémy se zrakem. Hubnutí není vždy rozeznatelné, vzhledem k značné nadváze pacientů. Obezita je považována za primární příčinu diabetu 2. typu u osob, které mají k této chorobě dědičné dispozice.
Cukrovka 2. typu tvoří přibližně 90 % případů diabetu; zbývajících 10 % spadá zejména do kategorií cukrovky 1. typu a těhotenského diabetu.
Diabetes 2. typu se zpočátku léčí zvýšenou měrou cvičení a úpravou jídelníčku. Pokud následkem těchto opatření nedojde k adekvátnímu snížení hladiny glukózy v krvi, může lékař předepsat tabletové léky jako metformin nebo injekčně podávaný inzulin. U osob užívajících inzulin je nutné průběžně sledovat hladinu cukru v krvi.
Výskyt diabetu v posledních 50 letech značně vzrostl, a to paralelně s výskytem obezity. V roce 2010 bylo zaznamenáno přibližně 285 miliónů lidí trpících touto chorobou (ve srovnání s asi 30 milióny z roku 1985). Dlouhodobé komplikace způsobené vysokou hladinou cukru v krvi mohou zahrnovat srdeční choroby, mozkové příhody, diabetickou retinopatii postihující zrak jedince, selhání ledvin, jež může vyžadovat dialýzu, a oběhové problémy v končetinách vedoucí až k amputacím.
Komplikací léčby je neketotické hyperosmolární kóma či laktátová acidóza.
Diabetická ketoacidóza, typický projev diabetu 1. typu, je vzácná.[4]
Příznaky a symptomy
[editovat | editovat zdroj]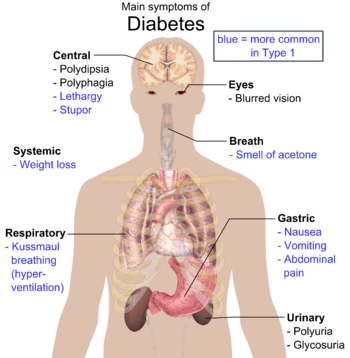
Ke klasickým symptomům diabetu řadíme polyurii (časté močení), polydipsii (nadměrnou žíznivost), polyfagii (chorobný hlad) a úbytek hmotnosti.[5] Další příznaky běžně zjištěné při diagnóze zahrnují anamnézu rozostřeného vidění, svědění, periferální neuropatii, opakující se vaginální infekce a únavu. Během několika počátečních let však mnozí lidé nevykazují žádné symptomy a jsou diagnostikováni až díky rutinnímu vyšetření.U osob s diabetem 2. typu se může vzácně vyskytnout neketotické hyperosmolární kóma (stav, kdy je vysoká hladina cukru v krvi doprovázena poruchami vědomí a nízkým krevním tlakem).[3]
Komplikace
[editovat | editovat zdroj]Diabetes 2. typu je obvykle chronickým onemocněním, zkracujícím očekávanou délku života o deset let.[6] To je částečně způsobeno množstvím komplikací, jež mohou chorobu doprovázet. K nim patří mimo jiné dvakrát až čtyřikrát vyšší riziko kardiovaskulárních chorob, včetně ischemické choroby srdeční a mozkové příhody, 20 krát častější amputace dolních končetin a zvýšený počet hospitalizací.[6] V rozvinutých zemích – a zvýšenou měrou i v dalších oblastech – je cukrovka typu 2 nejrozšířenější příčinou netraumatické slepoty a selhání ledvin.[7] Bývá rovněž spojována se zvýšeným rizikem kognitivních dysfunkcí a demence, vyvolaných nemocemi jako je Alzheimerova choroba a vaskulární demence.[8] Dalšími komplikacemi mohou být acanthosis nigricans, sexuální dysfunkce a časté infekce.[5]
Příčina
[editovat | editovat zdroj]Diabetes 2. typu se může vyskytnout na základě kombinace genetických faktorů a aspektů životního stylu.[7][9] Některé z těchto faktorů, jako například jídelníček nebo případná obezita, jsou pod osobní kontrolou jedince, jiné – rostoucí věk, ženské pohlaví, genetické dispozice – však ovlivnit nelze.[6] Diabetes 2. typu může souviset i s nedostatkem spánku,[10] který má negativní dopad na metabolismus.[10] Svou roli může hrát i nutriční stav matky v období vývoje plodu; předpokládá se totiž, že tehdy může dojít ke změnám methylace DNA.[11]
Životní styl
[editovat | editovat zdroj]Při vzniku cukrovky 2. typu hraje roli řada faktorů souvisejících se životním stylem včetně obezity (definované jako index tělesné hmotnosti vyšší než třicet), nedostatek tělesné aktivity, nevhodná strava, stres a urbanizace.[6] Nadměrné množství tělesného tuku souvisí s 30 % případů nemoci u osob čínského a japonského původu, 60–80 % případů u osob evropského či afrického původu a 100 % případů u indiánského kmene Pimů a obyvatel Tichomořských ostrovů.[3] Ti, kdo netrpí obezitou, mají často zvýšený objem pasu.[3]
Na vznik diabetu 2. typu má vliv i jídelníček. Rychlé občerstvení v okolí zvyšuje riziko diabetu.[12] Se zvýšeným rizikem vzniku nemoci je rovněž spojována nadměrná konzumace cukrem slazených nápojů.[13][14] Důležitý je i typ tuků obsažených v jídelníčku, neboť saturované tuky a transmastné kyseliny riziko zvyšují a polynenasycené a mononenasycené tuky riziko snižují.[9] Zdá se, že i konzumace většího množství bílé rýže hraje při zvýšení rizika roli.[15] Nedostatek cvičení je považován za příčinu 7 % případů onemocnění.[16]
Celosvětová studie na 14 milionech případů ukázala na vliv bílé (rafinované) rýže a pšenice (oproti celozrnné stravě) a také na zpracované maso. Ostatní složky stravy mají menší vliv.[17]
Genetika
[editovat | editovat zdroj]Ve většině případů cukrovky hraje roli řada genů; každý z nich pak malou měrou přispívá ke zvýšené pravděpodobnosti vzniku diabetu 2. typu.[6] Pokud jednovaječné dvojče trpí diabetem, pravděpodobnost, že u jeho sourozence se v době jeho života tato nemoc projeví také, je vyšší než 90 %, zatímco u neidentických sourozenců je to 25–50 %.[3] Do roku 2011 bylo objeveno více než 36 genů přispívajících ke zvýšenému riziku vzniku cukrovky 2. typu.[18] Všechny tyto geny však stojí za pouhými 10 % celkové dědičné složky onemocnění. Alela genu TCF7L2 například zvyšuje riziko vzniku diabetu 1,5 krát a je největším rizikovým faktorem běžných genetických variant. Většina genů spojovaných s diabetem se podílí na funkci beta buněk.[3]
Další vlivy
[editovat | editovat zdroj]Existuje řada léků a dalších zdravotních problémů, jež mohou pravděpodobnost vzniku cukrovky zvyšovat.[19] K takovým rizikovým lékům patří glukokortikoidy, thiazidy, beta-blokátory, atypická antipsychotika[20] a statiny.[21] U osob s předchozím gestačním diabetem existuje zvýšené riziko vzniku diabetu 2. typu.[5] Další související zdravotní problémy zahrnují akromegalii, Cushingův syndrom, hypertyreázu, feochromocytom a jisté druhy rakoviny, jako například glukagonomy.[19] S cukrovkou 2. typu může souviset i nedostatek testosteronu.[22][23]
Patofyziologie
[editovat | editovat zdroj]Diabetes 2. typu je způsobován nedostatečnou produkcí inzulinu beta buňkami při současné rezistenci na inzulin.[3] K inzulinové rezistenci, což je neschopnost buněk reagovat odpovídajícím způsobem na normální hladinu inzulinu, dochází primárně ve svalech, játrech a tukových tkáních.[24] V játrech inzulin za normálních okolností potlačuje uvolňování glukózy. Na pozadí inzulinové rezistence však játra neadekvátně uvolňují glukózu do krve.[6] Poměr mezi inzulinovou rezistencí a dysfunkcí beta buněk se u jednotlivých osob liší; někteří trpí primárně inzulinovou rezistencí a pouze nepatrnou poruchou produkce inzulinu, zatímco u jiných zaznamenáváme lehkou inzulinovou rezistenci a zásadní poruchu tvorby inzulinu.[3]
K dalším potenciálně důležitým mechanismům spojovaným s cukrovkou 2. typu a inzulinovou rezistencí patří zvýšený rozklad lipidů v tukových buňkách, rezistence na inkretin a jeho nedostatek, vysoká hladina glukagonu v krvi, zvýšené zadržování soli a vody ledvinami a neadekvátní regulace metabolismu centrálním nervovým systémem.[6] Ne u všech osob trpících inzulinovou rezistencí se však diabetes rozvine; k tomu je zapotřebí také snížení tvorby inzulinu beta buňkami slinivky břišní.[3]
Diagnóza
[editovat | editovat zdroj]Definice Světové zdravotnické organizace vztahující se k cukrovce typů 1 a 2 uvádí, že jde o jednu zvýšenou hodnotu glukózy v krvi doprovázenou symptomy nebo při dvou různých měřeních dosažené zvýšené hodnoty buď[25]
- u glukózy v plazmě nalačno s hodnotou ≥ 7.0 mmol/l (126 mg/dl)
nebo
- u glukózového tolerančního testu, kdy dvě hodiny po podání orální dávky je hodnota glukózy v plazmě ≥ 11,1 mmol/l (200 mg/dl).
Další metodou stanovení diagnózy diabetu je namátkové zjištění hladiny cukru v krvi přesahující 11,1 mmol/l (200 mg/dl) ve spojení s obvyklými symptomy[5] nebo hladina glykovaného hemoglobinu (HbA1c) vyšší než 6,5 %.[6] V roce 2009 doporučila Mezinárodní expertní komise, jejímiž členy byli zástupci Americké diabetologické společnosti (ADA), Mezinárodní diabetologické federace (IDF) a Evropské asociace pro studium diabetu (EASD), aby pro stanovení diagnózy diabetu byla užívána hranice ≥6,5 % HbA1c. Toto doporučení bylo Americkou diabetologickou společností v roce 2010 akceptováno.[26] Pozitivní testy by se měly opakovat, pokud dotyčná osoba nevykazuje typické symptomy a hladinu cukru v krvi >11,1 mmol/l (>200 mg/dl).[27]
Hranice pro stanovení diagnózy cukrovky vycházejí ze vztahu mezi výsledky glukózového tolerančního testu, hladinou glukózy v plazmě nalačno nebo hodnotou HbA1c a komplikacemi, jako jsou retinální problémy.[6] Měření hodnot cukru nalačno nebo namátkou je upřednostňováno před glukózovým tolerančním testem, jelikož je pro osoby s podezřením na cukrovku pohodlnější.[6] Testování hodnoty HbA1c má tu výhodu, že pacient se nemusí postit a výsledky jsou stabilnější; nevýhodou je, že toto měření je nákladnější než zjišťování hladiny glukózy v krvi.[28] Odhaduje se, že 20 % osob s diabetem ve Spojených státech si není vědomo, že touto chorobou trpí.[6]
Diabetes mellitus 2. typu je charakterizován vysokou hladinou glukózy v krvi při současné rezistenci na inzulin a relativním nedostatku inzulinu.[2] Tím se liší od cukrovky 1. typu, kdy v důsledku zániku buněk Langerhansových ostrůvků ve slinivce břišní dochází k absolutnímu nedostatku inzulinu, a od gestačního diabetu mellitus, jenž je charakterizován prudkým zvýšením hladiny cukru v krvi v souvislosti s těhotenstvím.[3] Diabetes typu 1 a 2 lze obvykle odlišit na základě jejich projevů a průvodních okolností.[27] Pokud je diagnóza nejistá, lze k potvrzení cukrovky typu 1 použít testy na protilátky a k potvrzení diabetu typu 2 testy na určení hladiny C-peptidů.[29]
Screening
[editovat | editovat zdroj]Žádná z velkých organizací nedoporučuje univerzální screening na diabetes, jelikož neexistují důkazy, že by takový program přispěl ke zlepšení situace.[30] Screening je doporučován Americkou lékařskou preventivní službou u dospělých bez symptomů, jejichž krevní tlak přesahuje 135/80 mmHg.[31] U osob s nižším krevním tlakem neexistuje dostatek důkazů, aby bylo možno screening doporučit.[31] Světová zdravotnická organizace doporučuje testování pouze u těch skupin obyvatel, které podléhají vysokému riziku.[30] K takovým skupinám ve Spojených státech patří obyvatelé starší 45 let, lidé s nejbližším příbuzným trpícím diabetem, některé etnické skupiny včetně Hispánců, Afroameričanů a původních obyvatel Ameriky, osoby s historií gestačního diabetu, syndromu polycystických ovarií, nadměrnou hmotností a nemocemi souvisejícími s metabolickým syndromem.[5]
Prevence
[editovat | editovat zdroj]Rozvinutí cukrovky 2. typu lze oddálit nebo mu předejít prostřednictvím kvalitní stravy a pravidelného cvičení.[32][33] Riziko mohou o více než polovinu snížit i opatření týkající se životního stylu.[7] Pozitivní dopad cvičení je zjevný bez ohledu na původní hmotnost osoby nebo následný úbytek hmotnosti.[34] Důkazy o prospěchu pouhých změn jídelníčku jsou však omezené,[35] přičemž jisté pozitivní účinky byly prokázány u vyšší konzumace listové zeleniny[36] a omezení příjmu nápojů slazených cukrem.[13] U pacientů se sníženou glukózovou tolerancí mohou pouhé změny jídelníčku a cvičení nebo jejich kombinace s metforminem či akarbózou výrazně snížit riziko vzniku diabetu.[7][37] Změny životního stylu jsou mnohem účinnější než metformin.[7]
Léčba
[editovat | editovat zdroj]Léčba diabetu 2. typu se soustředí na změny životního stylu, snižování dalších kardiovaskulárních rizikových faktorů a udržování hladiny glukózy v krvi v normálním rozmezí.[7] Samostatná kontrola cukrovky pacientem neboli selfmonitoring hladiny glukózy v krvi u osob s čerstvě diagnostikovanou cukrovkou 2. typu byla doporučena britskou Národní zdravotní službou v roce 2008;[38] pozitivní dopad selfmonitoringu u pacientů neužívajících vyšší počet dávek inzulinu je však sporný.[7][39] Očekávanou délku života člověka zvyšuje také léčba dalších kardiovaskulárních rizikových faktorů, jako jsou vysoký krevní tlak, zvýšená hladina cholesterolu a mikroalbuminurie.[7] Intenzivní léčba potíží s krevním tlakem (130/80 mmHg a méně) vede na rozdíl od standardní léčby (140–160/85–100 mmHg a méně) k jistému snížení rizika mozkové příhody, nikoli však ke snížení celkového rizika úmrtí.[40]
Nejeví se, že by intenzivní snižování hladiny cukru v krvi (HbA1C<6%) ve srovnání se standardním snižováním hladiny cukru v krvi (HbA1C of 7–7,9%) vedlo ke změnám v míře mortality.[41][42] Cílem léčby je obvykle dosáhnout hladiny HbA1C nižší než 7 % nebo hladiny glukózy v krvi nalačno nižší než 6,7 mmol/l (120 mg/dl); tyto cílové hodnoty však lze po odborné klinické konzultaci upravit, berouce v potaz zejména riziko hypoglykemie a očekávanou délku života jedince.[5] Doporučuje se, aby všichni pacienti trpící cukrovkou typu 2 podstupovali pravidelně oftalmologická vyšetření.[3]
Životní styl
[editovat | editovat zdroj]Základními kameny péče při onemocnění diabetem jsou řádná dieta a cvičení,[5] přičemž častější cvičení přináší lepší výsledky.[43] Aerobní cvičení vede k poklesu hladiny HbA1C a ke zlepšení citlivosti na inzulin.[43] Posilování je také vhodné; kombinace obou typů cvičení může být nesmírně účinná.[43] Dieta směřující k úbytku váhy je rovněž důležitá.[44] Přestože je nízkoglykemická dieta jako nejvhodnější typ diety pro dosažení tohoto cíle kontroverzní,[44] regulaci hladiny cukru v krvi značně zlepšuje.[45] Zvažovaným dietním přístupem je metoda přerušovaného hladovění.[46] Klinická studie ale vliv diety neprokázala.[47]
Pro změnu životního stylu je klíčová dlouhodobá osvěta.[48]
Pokud změny v životním stylu u osob s mírnou cukrovkou nemají za následek úpravu hladiny cukru v krvi do šesti týdnů, mělo by se zvážit podávání léků.[5]
Léky
[editovat | editovat zdroj]
K dispozici je několik tříd antidiabetik. Metformin je obecně doporučován jako přípravek primární léčby, jelikož existují určité poznatky, že snižuje úmrtnost.[7] Pokud metmorfin neúčinkuje dostatečně, může být předepsán k ústnímu podání další lék jiné třídy.[49] Dalšími třídami léků jsou sulfonylurea, nesylfonylureová sekretagoga, inhibitory alfa-glukosidázy, thiazolidindiony, glukagonu podobný peptid 1 (GLP-1) a inhibitory dipeptidyl peptidázy 4 (DPP-4).[7][50] Metformin by neměly užívat osoby s vážnými chorobami ledvin či jater.[5] Injekční aplikace inzulinu může být prováděna samostatně nebo může být doplňkem k orálnímu podávání léků.[7]
Většina osob zpočátku inzulin nepotřebuje.[3] Pokud se používá, jedná se typicky o dlouhodobě působící formu podávanou na noc, a dále se přitom pokračuje v perorálním podávání léků.[5][7] Pro zvýšení účinnosti se poté dávky zvyšují (hladina cukrů v krvi pod kontrolou).[7] Pokud inzulin podávaný na noc nestačí, lepší kontroly lze dosáhnout podáváním inzulinu dvakrát denně.[5] Dlouhodobě působící inzuliny glargin a detemir nepřinášejí o mnoho lepší výsledky než neutrální protamin Hagedorn (NPH) inzulin, na jejich výrobu jsou ale potřebné podstatně vyšší náklady, a k roku 2010 nebyly cenově efektivní.[51] U těhotných žen je inzulin v zásadě volitelným způsobem léčby.[5]
Chirurgický zákrok
[editovat | editovat zdroj]Operace vedoucí ke snížení hmotnosti u obézních osob je efektivním způsobem léčby cukrovky.[52] Po chirurgickém zákroku je mnoho osob schopno udržet si normální hladinu cukru v krvi při podávání jen malého či nulového množství léků[53] a rovněž dochází k poklesu dlouhodobé úmrtnosti.[54] U chirurgického zákroku však existuje riziko krátkodobé úmrtnosti, které je ale nižší než 1%.[55] Limity indexu tělesné hmotnosti, vymezující vhodnost provedení chirurgického zákroku, však dosud nejsou jasné.[54] Tato možnost se však doporučuje ke zvážení těm, kteří nejsou schopni dostat svou hmotnost a hladinu cukru v krvi pod kontrolu.[56]
Epidemiologie
[editovat | editovat zdroj]
Odhaduje se, že v roce 2010 trpělo celosvětově cukrovkou typu 2 až 285 miliónů osob, tedy až 90 % všech případů výskytu cukrovky.[6] To se rovná přibližně 6 % dospělé světové populace.[57] Cukrovka je běžná v rozvinutých i rozvojových zemích.[6] V nerozvinutých zemích se však běžně nevyskytuje.[3]
Zdá se, že vyššímu riziku jsou vystaveny ženy a některé etnické skupiny,[6][58] jako například Jihoasijci, obyvatelé Tichomoří, Latinské Ameriky a původní obyvatelé Ameriky.[5] Může tomu tak být v důsledku zvýšené citlivosti některých etnických skupin na západní životní styl.[59] Cukrovka typu 2, tradičně považovaná za nemoc dospělých, je stále častěji diagnostikována i u dětí paralelně s narůstajícím počtem případů dětské obezity.[6] Cukrovka typu 2 je nyní u dospívajících ve Spojených státech diagnostikována stejně často jako cukrovka typu 1.[3]
Počet osob s cukrovkou se v roce 1985 odhadoval na 30 miliónů; v roce 1995 již na 135 miliónů a v roce 2005 na 217 miliónů.[60] Tento nárůst je přičítán především globálnímu stárnutí populace, nedostatku cvičení a pohybu a zvýšenému počtu případů obezity.[60] K pěti zemím s nejvyšším počtem osob s cukrovkou v roce 2000 patřily Indie s 31,7 milióny, Čína s 20,8 milióny, Spojené státy se 17,7 milióny, Indonésie s 8,4 milióny a Japonsko s 6,8 milióny osob.[61] Světová zdravotnická organizace tento stav považuje za globální epidemii.[62]
Historie
[editovat | editovat zdroj]Cukrovka je jednou z prvních nemocí[63] popsaných v egyptském rukopisu z doby cca 1500 let př. n. l. zmiňujícím „nadměrné močení“.[64] Má se za to, že první popsané případy byly cukrovkou typu 1.[64] Přibližně ve stejné době tuto nemoc identifikovali indičtí lékaři a označili ji jako madhumeha čili medová moč, neboť si všimli, že tato moč přitahovala mravence.[64] Výraz „diabetes“ neboli „protékat“ byl poprvé použit roku 230 př. n. l. Řekem Apolloniem z Memfisu.[64] V době Římské říše byla nemoc vzácná – Galén uvedl, že během své kariéry se setkal pouze se dvěma případy.[64]
Cukrovka typu 1 a 2 byla poprvé identifikována jako dvě různé nemoci indickými lékaři Sušrutou a Čarakou někdy v letech 400–500 po Kr.; ti spojovali typ 1 s mladým věkem a typ 2 s obezitou.[64] Výraz „mellitus“ čili „z medu“ v druhé polovině 18. století doplnil Brit John Roll, aby nemoc odlišil od choroby diabetes insipidus, která je rovněž spojována s častým močením.[64] Účinná léčba byla vyvinuta až na počátku 20. století, kdy Kanaďané Frederick Banting a Charles Best v letech 1921 a 1922 objevili inzulin.[64] Po tomto objevu následoval ve 40. letech 20. století vývoj dlouhodobě působícího NPH inzulinu.[64]
Reference
[editovat | editovat zdroj]- ↑ Diabetes Blue Circle Symbol [online]. International Diabetes Federation, 17 March 2006 [cit. 2018-08-25]. Dostupné v archivu pořízeném dne 05-08-2007.
- ↑ a b Kumar, Vinay; Fausto, Nelson; Abbas, Abul K.; Cotran, Ramzi S. ; Robbins, Stanley L. Robbins and Cotran Pathologic Basis of Disease. 7th. vyd. Philadelphia, Pa.: Saunders, 2005. ISBN 0-7216-0187-1. S. 1194–1195.
- ↑ a b c d e f g h i j k l m n SHOBACK, edited by David G. Gardner, Dolores. Greenspan's basic & clinical endocrinology. 9th. vyd. New York: McGraw-Hill Medical, 2011. ISBN 0-07-162243-8. S. Chapter 17.
- ↑ FASANMADE, OA, Odeniyi, IA, Ogbera, AO. Diabetic ketoacidosis: diagnosis and management. African journal of medicine and medical sciences. 2008 Jun, s. 99–105. PMID 18939392.
- ↑ a b c d e f g h i j k l m VIJAN, S. Type 2 diabetes. Annals of internal medicine. 2010-03-02, s. ITC31–15; quiz ITC316. DOI 10.1059/0003-4819-152-5-201003020-01003. PMID 20194231.
- ↑ a b c d e f g h i j k l m n o Williams textbook of endocrinology.. 12th. vyd. Philadelphia: Elsevier/Saunders ISBN 978-1-4377-0324-5. S. 1371–1435.
- ↑ a b c d e f g h i j k l m Ripsin CM, Kang H, Urban RJ. Management of blood glucose in type 2 diabetes mellitus. Am Fam Physician. 2009, s. 29–36. PMID 19145963.
- ↑ PASQUIER, F. Diabetes and cognitive impairment: how to evaluate the cognitive status?. Diabetes & metabolism. 2010 Oct, s. S100–5. DOI 10.1016/S1262-3636(10)70475-4. PMID 21211730.
- ↑ a b Risérus U, Willett WC, Hu FB. Dietary fats and prevention of type 2 diabetes. Progress in Lipid Research. 2009, s. 44–51. DOI 10.1016/j.plipres.2008.10.002. PMID 19032965.
- ↑ a b TOUMA, C, Pannain, S. Does lack of sleep cause diabetes?. Cleveland Clinic journal of medicine. 2011 Aug, s. 549–58. DOI 10.3949/ccjm.78a.10165. PMID 21807927.
- ↑ CHRISTIAN, P, Stewart, CP. Maternal micronutrient deficiency, fetal development, and the risk of chronic disease. The Journal of nutrition. 2010 Mar, s. 437–45. DOI 10.3945/jn.109.116327. PMID 20071652.
- ↑ https://medicalxpress.com/news/2021-10-widespread-fast-food-restaurants-linked-higher.html - Widespread fast-food restaurants linked to higher rates of type 2 diabetes
- ↑ a b MALIK, VS, Popkin, BM, Bray, GA, Després, JP, Hu, FB. Sugar Sweetened Beverages, Obesity, Type 2 Diabetes and Cardiovascular Disease risk. Circulation. 2010-03-23, s. 1356–64. DOI 10.1161/CIRCULATIONAHA.109.876185. PMID 20308626.
- ↑ MALIK, VS, Popkin, BM, Bray, GA, Després, JP, Willett, WC, Hu, FB. Sugar-Sweetened Beverages and Risk of Metabolic Syndrome and Type 2 Diabetes: A meta-analysis. Diabetes Care. 2010 Nov, s. 2477–83. DOI 10.2337/dc10-1079. PMID 20693348.
- ↑ HU, EA, Pan, A, Malik, V, Sun, Q. White rice consumption and risk of type 2 diabetes: meta-analysis and systematic review. BMJ (Clinical research ed.). 2012-03-15, s. e1454. DOI 10.1136/bmj.e1454. PMID 22422870.
- ↑ LEE, I-Min, Shiroma, Eric J; Lobelo, Felipe; Puska, Pekka; Blair, Steven N; Katzmarzyk, Peter T. Effect of physical inactivity on major non-communicable diseases worldwide: an analysis of burden of disease and life expectancy. The Lancet. 1 July 2012. DOI 10.1016/S0140-6736(12)61031-9.
- ↑ https://medicalxpress.com/news/2023-04-links-poor-diet-million-cases.html - Study links poor diet to 14 million cases of type 2 diabetes globally
- ↑ HERDER, C, Roden, M. Genetics of type 2 diabetes: pathophysiologic and clinical relevance. European journal of clinical investigation. 2011 Jun, s. 679–92. DOI 10.1111/j.1365-2362.2010.02454.x. PMID 21198561.
- ↑ a b BETHEL, edited by Mark N. Feinglos, M. Angelyn. Type 2 diabetes mellitus : an evidence-based approach to practical management. Totowa, NJ: Humana Press, 2008. Dostupné online. ISBN 978-1-58829-794-5. S. 462.
- ↑ IZZEDINE, H, Launay-Vacher, V, Deybach, C, Bourry, E, Barrou, B, Deray, G. Drug-induced diabetes mellitus. Expert opinion on drug safety. 2005 Nov, s. 1097–109. DOI 10.1517/14740338.4.6.1097. PMID 16255667.
- ↑ SAMPSON, UK, Linton, MF, Fazio, S. Are statins diabetogenic?. Current opinion in cardiology. 2011 Jul, s. 342–7. DOI 10.1097/HCO.0b013e3283470359. PMID 21499090.
- ↑ Saad F, Gooren L. The role of testosterone in the metabolic syndrome: a review. The Journal of Steroid Biochemistry and Molecular Biology. 2009, s. 40–3. DOI 10.1016/j.jsbmb.2008.12.022. PMID 19444934.
- ↑ Farrell JB, Deshmukh A, Baghaie AA. Low testosterone and the association with type 2 diabetes. The Diabetes Educator. 2008, s. 799–806. DOI 10.1177/0145721708323100. PMID 18832284.
- ↑ Diabetes mellitus a guide to patient care.. Philadelphia: Lippincott Williams & Wilkins, 2007. Dostupné online. ISBN 978-1-58255-732-8. S. 15.
- ↑ World Health Organization. Definition, diagnosis and classification of diabetes mellitus and its complications: Report of a WHO Consultation. Part 1. Diagnosis and classification of diabetes mellitus [online]. [cit. 2007-05-29]. Dostupné online.
- ↑ AMERICAN DIABETES, Association. Diagnosis and classification of diabetes mellitus. Diabetes Care. 2010, s. S62–9. DOI 10.2337/dc10-S062. PMID 20042775.
- ↑ a b INTERNATIONAL EXPERT, Committee. International Expert Committee report on the role of the A1C assay in the diagnosis of diabetes. Diabetes Care. 2009 Jul, s. 1327–34. DOI 10.2337/dc09-9033. PMID 19502545.
- ↑ AMERICAN DIABETES, Association. Diagnosis and classification of diabetes mellitus. Diabetes Care. 2012, s. S64–71. DOI 10.2337/dc12-s064. PMID 22187472.
- ↑ Diabetes mellitus a guide to patient care.. Philadelphia: Lippincott Williams & Wilkins, 2007. Dostupné online. ISBN 978-1-58255-732-8. S. 201.
- ↑ a b Valdez R. Detecting Undiagnosed Type 2 Diabetes: Family History as a Risk Factor and Screening Tool. J Diabetes Sci Technol. 2009, s. 722–6. PMID 20144319.
- ↑ a b Screening: Type 2 Diabetes Mellitus in Adults [online]. 2008 [cit. 2014-01-10]. Dostupné v archivu pořízeném dne 2014-02-07.
- ↑ Raina Elley C, Kenealy T. Lifestyle interventions reduced the long-term risk of diabetes in adults with impaired glucose tolerance. Evid Based Med. 2008, s. 173. DOI 10.1136/ebm.13.6.173. PMID 19043031.
- ↑ Orozco LJ, Buchleitner AM, Gimenez-Perez G, Roqué I Figuls M, Richter B, Mauricio D. Exercise or exercise and diet for preventing type 2 diabetes mellitus. Redakce Mauricio Didac. Cochrane Database Syst Rev. 2008, s. CD003054. DOI 10.1002/14651858.CD003054.pub3. PMID 18646086.
- ↑ O'GORMAN, DJ, Krook, A. Exercise and the treatment of diabetes and obesity. The Medical clinics of North America. 2011 Sep, s. 953–69. DOI 10.1016/j.mcna.2011.06.007. PMID 21855702.
- ↑ Nield L, Summerbell CD, Hooper L, Whittaker V, Moore H. Dietary advice for the prevention of type 2 diabetes mellitus in adults. Redakce Nield Lucie. Cochrane Database Syst Rev. 2008, s. CD005102. DOI 10.1002/14651858.CD005102.pub2. PMID 18646120.
- ↑ CARTER, P, Gray, LJ, Troughton, J, Khunti, K, Davies, MJ. Fruit and vegetable intake and incidence of type 2 diabetes mellitus: systematic review and meta-analysis. BMJ (Clinical research ed.). 2010-08-18, s. c4229. DOI 10.1136/bmj.c4229. PMID 20724400.
- ↑ Santaguida PL, Balion C, Hunt D, et al.. Diagnosis, prognosis, and treatment of impaired glucose tolerance and impaired fasting glucose. Evid Rep Technol Assess (Summ). 2005, s. 1–11. Dostupné v archivu pořízeném dne 10-09-2008. PMID 16194123. Archivovaná kopie. www.ahrq.gov [online]. [cit. 2014-01-10]. Dostupné v archivu pořízeném z originálu.
- ↑ Clinical Guideline:The management of type 2 diabetes (update) [online]. Dostupné online.
- ↑ FARMER, AJ, Perera, R, Ward, A, Heneghan, C, Oke, J, Barnett, AH, Davidson, MB, Guerci, B, Coates, V, Schwedes, U, O'Malley, S. Meta-analysis of individual patient data in randomised trials of self monitoring of blood glucose in people with non-insulin treated type 2 diabetes.. BMJ (Clinical research ed.). 2012 Feb 27, s. e486. PMID 22371867.
- ↑ MCBRIEN, K, Rabi, DM; Campbell, N; Barnieh, L; Clement, F; Hemmelgarn, BR; Tonelli, M; Leiter, LA; Klarenbach, SW; Manns, BJ. Intensive and Standard Blood Pressure Targets in Patients With Type 2 Diabetes Mellitus: Systematic Review and Meta-analysis.. Archives of internal medicine. 2012 Aug 6, s. 1-8. PMID 22868819.
- ↑ BOUSSAGEON, R, Bejan-Angoulvant, T, Saadatian-Elahi, M, Lafont, S, Bergeonneau, C, Kassaï, B, Erpeldinger, S, Wright, JM, Gueyffier, F, Cornu, C. Effect of intensive glucose lowering treatment on all cause mortality, cardiovascular death, and microvascular events in type 2 diabetes: meta-analysis of randomised controlled trials. BMJ (Clinical research ed.). 2011-07-26, s. d4169. DOI 10.1136/bmj.d4169. PMID 21791495.
- ↑ WEBSTER, MW. Clinical practice and implications of recent diabetes trials. Current opinion in cardiology. 2011 Jul, s. 288–93. DOI 10.1097/HCO.0b013e328347b139. PMID 21577100.
- ↑ a b c Zanuso S, Jimenez A, Pugliese G, Corigliano G, Balducci S. Exercise for the management of type 2 diabetes: a review of the evidence. Acta Diabetol. 2010, s. 15–22. DOI 10.1007/s00592-009-0126-3. PMID 19495557.
- ↑ a b Davis N, Forbes B, Wylie-Rosett J. Nutritional strategies in type 2 diabetes mellitus. Mt. Sinai J. Med.. 2009, s. 257–68. DOI 10.1002/msj.20118. PMID 19421969.
- ↑ Thomas D, Elliott EJ. Low glycaemic index, or low glycaemic load, diets for diabetes mellitus. Redakce Thomas Diana. Cochrane Database Syst Rev. 2009, s. CD006296. DOI 10.1002/14651858.CD006296.pub2. PMID 19160276.
- ↑ BARNOSKY, Adrienne R.; HODDY, Kristin K.; UNTERMAN, Terry G.; VARADY, Krista A. Intermittent fasting vs daily calorie restriction for type 2 diabetes prevention: a review of human findings. S. 302–311. Translational Research [online]. 2014-10 [cit. 2020-12-27]. Roč. 164, čís. 4, s. 302–311. Dostupné online. ISSN 1878-1810. DOI 10.1016/j.trsl.2014.05.013. PMID 24993615. (anglicky)
- ↑ Food-as-Medicine study finds no improvements in type 2 diabetes patients. medicalxpress.com [online]. [cit. 2023-12-29]. Dostupné online.
- ↑ HAWTHORNE, K.; ROBLES, Y.; CANNINGS-JOHN, R.; EDWARDS, A. G. K.; ROBLES, Yolanda. Culturally appropriate health education for Type 2 diabetes mellitus in ethnic minority groups. Redakce Robles Yolanda. Cochrane Database Syst Rev. 2008, s. CD006424. DOI 10.1002/14651858.CD006424.pub2. PMID 18646153. CD006424.
- ↑ QASEEM, A, Humphrey, LL, Sweet, DE, Starkey, M, Shekelle, P, Clinical Guidelines Committee of the American College of, Physicians. Oral pharmacologic treatment of type 2 diabetes mellitus: a clinical practice guideline from the American College of Physicians. Annals of internal medicine. 2012-02-07, s. 218–31. DOI 10.1059/0003-4819-156-3-201202070-00011. PMID 22312141.
- ↑ AMERICAN DIABETES, Association. Standards of medical care in diabetes--2012. Diabetes Care. 2012, s. S11–63. DOI 10.2337/dc12-s011. PMID 22187469.
- ↑ WAUGH, N, Cummins, E, Royle, P, Clar, C, Marien, M, Richter, B, Philip, S. Newer agents for blood glucose control in type 2 diabetes: systematic review and economic evaluation. Health technology assessment (Winchester, England). 2010 Jul, s. 1–248. DOI 10.3310/hta14360. PMID 20646668.
- ↑ PICOT, J, Jones, J, Colquitt, JL, Gospodarevskaya, E, Loveman, E, Baxter, L, Clegg, AJ. The clinical effectiveness and cost-effectiveness of bariatric (weight loss) surgery for obesity: a systematic review and economic evaluation. Health technology assessment (Winchester, England). 2009 Sep, s. 1–190, 215–357, iii–iv. DOI 10.3310/hta13410. PMID 19726018.
- ↑ FRACHETTI, KJ, Goldfine, AB. Bariatric surgery for diabetes management. Current opinion in endocrinology, diabetes, and obesity. 2009 Apr, s. 119–24. DOI 10.1097/MED.0b013e32832912e7. PMID 19276974.
- ↑ a b SCHULMAN, AP, del Genio, F, Sinha, N, Rubino, F. "Metabolic" surgery for treatment of type 2 diabetes mellitus. Endocrine practice : official journal of the American College of Endocrinology and the American Association of Clinical Endocrinologists. 2009 Sep-Oct, s. 624–31. DOI 10.4158/EP09170.RAR. PMID 19625245.
- ↑ COLUCCI, RA. Bariatric surgery in patients with type 2 diabetes: a viable option. Postgraduate Medicine. 2011 Jan, s. 24–33. DOI 10.3810/pgm.2011.01.2242. PMID 21293081.
- ↑ DIXON, JB, le Roux, CW; Rubino, F; Zimmet, P. Bariatric surgery for type 2 diabetes.. Lancet. 2012 Jun 16, s. 2300-11. PMID 22683132.
- ↑ MEETOO, D, McGovern, P, Safadi, R. An epidemiological overview of diabetes across the world. British journal of nursing (Mark Allen Publishing). 2007 Sep 13-27, s. 1002–7. PMID 18026039.
- ↑ Abate N, Chandalia M. Ethnicity and type 2 diabetes: focus on Asian Indians. J. Diabetes Complicat.. 2001, s. 320–7. DOI 10.1016/S1056-8727(01)00161-1. PMID 11711326.
- ↑ CARULLI, L, Rondinella, S, Lombardini, S, Canedi, I, Loria, P, Carulli, N. Review article: diabetes, genetics and ethnicity. Alimentary pharmacology & therapeutics. 2005 Nov, s. 16–9. DOI 10.1111/j.1365-2036.2005.02588.x. PMID 16225465.
- ↑ a b SMYTH, S, Heron, A. Diabetes and obesity: the twin epidemics. Nature Medicine. 2006 Jan, s. 75–80. DOI 10.1038/nm0106-75. PMID 16397575.
- ↑ Wild S, Roglic G, Green A, Sicree R, King H. Global prevalence of diabetes: estimates for the year 2000 and projections for 2030. Diabetes Care. 2004, s. 1047–53. DOI 10.2337/diacare.27.5.1047. PMID 15111519.
- ↑ Diabetes Fact sheet N°312 [online]. 2011 [cit. 2012-01-09]. Dostupné online.
- ↑ RIPOLL, Brian C. Leutholtz, Ignacio. Exercise and disease management. 2nd. vyd. Boca Raton: CRC Press, 2011-04-25. Dostupné online. ISBN 978-1-4398-2759-8. S. 25.
- ↑ a b c d e f g h i EDITOR, Leonid Poretsky,. Principles of diabetes mellitus. 2nd. vyd. New York: Springer, 2009. Dostupné online. ISBN 978-0-387-09840-1. S. 3.
Externí odkazy
[editovat | editovat zdroj] Obrázky, zvuky či videa k tématu diabetes mellitus 2. typu na Wikimedia Commons
Obrázky, zvuky či videa k tématu diabetes mellitus 2. typu na Wikimedia Commons

Přečtěte si prosím pokyny pro využití článků o zdravotnictví.
