Cévní mozková příhoda
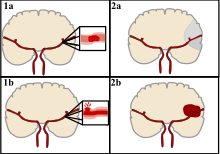
Cévní mozková příhoda (CMP, též ictus, iktus, mozková mrtvice nebo mozkový infarkt) je náhle se rozvíjející postižení určitého okrsku mozkové tkáně vzniklé poruchou jejího prokrvení. K této poruše může dojít buď na podkladě uzávěru mozkové tepny (tzv. ischemická CMP, obrázek 1a,2a), nebo na podkladě krvácení z mozkové cévy (tzv. hemoragická CMP, obrázek 1b,2b). Cévní mozková příhoda je akutní stav, vyžaduje neodkladnou lékařskou pomoc. Včasné rozpoznání a okamžitý transport do specializovaného centra je nutný pro záchranu pohyblivosti a řeči pacienta. Během jedné minuty odumírají miliony buněk. Doprava, diagnostika a léčba proto na sebe musí navazovat v minutách. Pokud se jedná o krevní sraženinu a její rozpouštění – trombolýza – začne do 60 minut po vzniku příznaků, pacient má 70% naději na úplné uzdravení.
Příčiny[editovat | editovat zdroj]
Hlavní rizikový faktor pro vznik mrtvice je vysoký krevní tlak. Dalším rizikem je kouření, zvýšená hladina cholesterolu, cukrovka a fibrilace síní.[1] Na rozdíl od rozšířeného názoru, mírná konzumace alkoholu nepomáhá předcházení CMP.[2]
Postižení mozku, výskyt neurologických obtíží a nakonec i léčba a prognóza jsou ovlivněny příčinou vzniku CMP, dvě základní formy mají výrazně odlišnou léčbu a prognózu. Vždy je zásadní čas od začátku příznaků k zahájení léčby. Doba života pacienta se zkracuje o tři týdny s každou minutou trvání neléčené mrtvice. [3]
Ischemická cévní mozková příhoda[editovat | editovat zdroj]
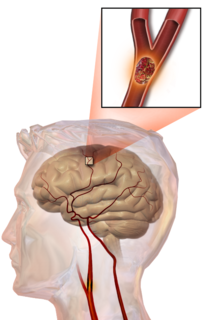
Ischemická cévní mozková příhoda (ICMP) je nejčastější typ. Vzniká na podkladě trombózy nebo embolie. Trombóza vzniká na podkladě aterosklerózy mozkových tepen. Embolie vzniká většinou utržením trombu vzniklého v jiném místě cévního řečiště (často při fibrilaci síní) a jeho zanesením do mozkových tepen. ICMP se projevuje nejčastěji postižením hybnosti různých částí těla. Při včasné léčbě (do 3–6 hodin) je možnost úplné úpravy těchto neurologických potíží.
U ICMP se rozlišuje několik typů podle skupin symptomů.
- Lakunární infarkt (LACI) – postižení je charakterizované motorickými a senzorickými poruchami.
- Totální přední infarkt (TACI) – postižený vykazuje známky jako např. dysfázie (porucha tvorby a porozumění řeči), defekty zrakového pole, poruchy hybnosti a citu v nohou, rukou a obličeji.
- Parciální přední infarkt (PACI) – u postižených se objevují podobné známky jako u TACI a lokalizovanější poruchy citu.
- Zadní infarkt (ZACI, anglická zkratka POCI) – objevují se nekoordinované pohyby, poruchy svalového napětí, bezvědomí.
Hemoragická cévní mozková příhoda[editovat | editovat zdroj]
Hemoragická cévní mozková příhoda (HCMP) je způsobena prasknutím (rupturou) cévy v dané oblasti. HCMP je způsobena většinou vysokým krevním tlakem. Následky bývají většinou závažnější, příznaky se rozvíjejí rychleji a stupeň postižení je větší. Společně s projevy CMP se totiž v lebeční dutině zvyšuje významně obsah tekutin daný výronem krve, který zvyšuje nitrolební tlak. Tento zvýšený tlak se podílí na rychlém rozvoji příznaků i jejich tíži. Při rozsáhlém krvácení může dojít velmi rychle k mozkovému otoku, útlaku centra pro dýchání a srdeční činnost a tím ke smrti postiženého.
Při krvácení z některé porušené cévy v mozkových obalech dochází též k rozvoji neurologických příznaků, které jsou komplikovány působením krevních produktů, shlukujících se v krevní sraženinu (hematom). Krevní sraženina reaguje nadále s mozkomíšními tekutinami. Tato reakce představuje pro pacienta sekundární nebezpečí, protože se příznaky potvrzující tuto komplikaci objeví až v určitém odstupu (do 10 dní). Neurologické postižení se tak prohlubuje a původně zlepšující se stav pacienta se zhoršuje. Objevuje se tzv. opožděné ischemické postižení mozku.
Klinický obraz[editovat | editovat zdroj]
Akutně se projeví:
- slabost až ochrnutí nebo porucha citlivosti poloviny těla,
- náhlá porucha ostrosti vidění, dvojité vidění,
- jednostranná slepota,
- náhlá porucha řeči, sluchu,
- náhle vzniklá nevysvětlitelná závrať,
- další neurologické poruchy podle lokalizace postižení.
U krvácení z cév probíhajících v mozkových obalech se typicky objevuje náhlá silná bolest hlavy s příznaky podráždění mozkových plen (bolest se zvyšuje při pokusu zdvihnout hlavu nad podložku). Při rozsáhlém poškození může u všech typů CMP dojít k rychlému vzniku bezvědomí pacienta.
První pomoc[editovat | editovat zdroj]
- Pro rozpoznání CMP se používá anglická zkratka FAST,[4] což znamená rychle:
- F – face = obličej
- provedení: nechat dotyčnou osobu usmát se, provést grimasy či se zamračit
- pozoruje se: pokleslý koutek, ochrnutá "opožděná" jedna strana obličeje
- A – arm = ruka
- provedení: požádat postiženého o zvednutí rukou a udržení je v předpažení
- pozoruje se: samovolný pokles jedné ruky, neschopnost udržet danou pozici
- S – speech = slovní projev
- provedení: požádat postiženého o zopakování jednoduché věty či několika slov
- pozoruje se: neschopnost opakovat či správně artikulovat, případně se vyskytuje mumlání, nepochopení pokynů
- pokud člověk není schopen větu zřetelně a srozumitelně zopakovat, může jít o projev tzv. afázie, kdy je narušena schopnost mozku porozumět mluvené řeči nebo mluvit[5]
- T – time to call ambulance = čas zavolat o pomoc
- pokud je pozorován některý z daných projevů, vždy je třeba volat záchrannou službu
- F – face = obličej
- Do příjezdu sanitky je třeba být s postiženým na jednom místě a při čekání mu co nejvíce ulevit:
- ideální polohou je polosed s podepřenýma rukama. Ovšem jakákoliv poloha, kterou zaujme postižená osoba je správná a není třeba ji měnit
- je třeba zajistit přísun čerstvého vzduchu, klidné prostředí
- nepodávají se žádné léky
- s postiženým je dobré komunikovat, uklidňovat ho
- Při zvracení je třeba přetočit pacienta do zotavovací polohy.
- Pokud postižená osoba upadne do bezvědomí, je třeba ji položit na záda, zaklonit jí hlavu a kontrolovat dech.
- V případě, kdy dojde k lapání po dechu či zástavě dýchání, je třeba zahájit resuscitaci.
Diagnostika[editovat | editovat zdroj]
Neurologické vyšetření není pro jednotlivé typy CMP specifické. Je nutná neodkladná hospitalizace v nemocnici s iktovou jednotkou. Nemocnice by měla mít odpovídající technické a personální vybavení pro akutní léčbu těchto stavů. Transport má být zajištěn rychlou záchrannou službou, která zajistí avizo příjmovému oddělení a sledování životních funkcí během přepravy. V nutných případech se při poruchách dýchání použije kyslíková podpora.
V nemocnici je zásadní odlišit, zda neurologické projevy vznikly jako důsledek krvácení nebo jako následek ucpání některé mozkové cévy. V obou případech je léčba zcela odlišná. Po provedení neurologického zhodnocení stavu a odebrání krve má být provedena výpočetní tomografie (CT) nebo magnetická rezonance (MRI).
Další vyšetřovací metody jsou používány ke zjištění možností léčby, dalších příčin vzniku CMP a jejích následků. Jedná se zejména o elektrokardiogram, biochemické vyšetření, hemokoagulační vyšetření apod.
Menší mozkové příhody bývají u žen mírně méně pozitivně diagnostikovány než u mužů.[6]
Léčba[editovat | editovat zdroj]
Cévní mozková příhoda je léčena podle typu a rozsahu. Ischemická CMP může být léčena léky (trombolytiky), které sraženinu v případě úspěšné léčby „rozpustí“. Dále může být provedena mechanická rekanalizace. Krvácivá CMP se většinou léčí chirurgicky, tj. operací. Oba typy vyžadují hospitalizaci od několika dnů až po několik měsíců.
Ischemická cévní mozková příhoda[editovat | editovat zdroj]
Ischemická CMP poškozuje mozek jen za ucpanou cévou. Uvolněním cévy lze některé buňky ještě zachránit. U CMP vzniklé z nedokrevnosti je léčba zcela závislá na době, která proběhla od jejího vzniku. Proto je nutná včasná a přesná diagnostika pomocí zobrazovacích metod.
Cílem léčby je urychlit obnovu krevního oběhu v postižené části mozku a podpořit a ochránit tkáně přiléhající k postižené oblasti tak, aby zachovaly svou funkci i přes snížené prokrvení.
- Do 4,5 hodiny od vzniku CMP: celotělová nitrožilní trombolýza (rozpouštění shluků krevních sraženin v cévách). Klíčovým ukazatelem funkce iktových center je čas door-to-needle, tedy doba, která uplyne od přijetí pacienta do podání trombolýzy. Vynikající pracoviště dosahují času pod 20 min.
- Do 6 hodin od vzniku CMP: intraarteriální trombolýza (cílené rozpouštění shluků sraženin v tepnách).
- Do 8 hodin od vzniku CMP: mechanické zprůchodnění příslušné mozkové tepny, spojené s odstraněním sklerotických plátů v krčních tepnách.
Hemoragická cévní mozková příhoda[editovat | editovat zdroj]
U CMP vzniklé po krvácení je nutné identifikovat zdroj krvácení, poté následuje léčba farmakologická vedoucí k úpravě nitrolebního tlaku a prevenci komplikací. Neurochirurgická léčba je používána u krvácení do oblasti mozečku a u krvácení do povrchových oblastí mozku, při zhoršování místního neurologického nálezu.
Při krvácení z cév vedoucích obaly mozku je nejdůležitější po zjištění zdroje krvácení jeho zastavení technikami, které využívají angiografické intervence. Jedná se o časnou operaci krvácejícího zdroje. Obvykle následuje odložený neurochirurgický zákrok, který definitivně odstraní možný vznik dalšího krvácení (mozkové aneurysma).
Nejčastějšími zdroji krvácení jsou aneurysmata a arteriovenózní malformace. V případě ruptury bývá indikováno subarachnoidální krvácení či v ojedinělých případech intrakraniální krvácení.
Incidence[editovat | editovat zdroj]
Nárůst výskytu mozkového infarktu se zvyšuje v populaci o 1–1,5 % ročně. Příčinou je zvyšování počtu lidí s vyšším věkem, ale i častější výskyt mozkového infarktu u lidí v produktivním věku.[zdroj?].
Reference[editovat | editovat zdroj]
- ↑ Stroke - Causes and Risk Factors | NHLBI, NIH. www.nhlbi.nih.gov [online]. [cit. 2023-02-19]. Dostupné online. (anglicky)
- ↑ Moderate alcohol consumption does not protect against stroke, study shows. medicalxpress.com [online]. 2019-04-05 [cit. 2022-01-28]. Dostupné online. (anglicky)
- ↑ FASSBENDER; BALUCANI; WALTER. Streamlining of prehospital stroke management: the golden hour.. Lancet Neurology. Roč. 2013, čís. 12(6), s. 585–596.
- ↑ TRUHLÁŘ, Anatolij, Koenraad G. Monsieurs, Jerry P. Nolan, Leo L. Bossaert, Robert Grief, Ian K. Maconchie, Nikolaos I. Nikolaou, Gavin D. Perkins, Jasmeet Soar. První pomoc. Urgentní medicína. 2015, roč. 18, čís. Mimořádné vydání, s. 55. ISSN 1212-1924.
- ↑ ŠUTA, Miroslav; ŠŤOVÍČEK, Vladimír. Zvedání paží i úsměv. Jak rychle rozpoznat mozkovou mrtvici?. Český rozhlas Plzeň [online]. Český rozhlas, 2024-04-04 [cit. 2024-04-07]. Dostupné online.
- ↑ JOHNSTON, Kelly; COLLIER, Quentin; PALISOC, Jennifer. Women are less likely than men to be diagnosed with minor stroke. medicalxpress.com [online]. 2019-05-23 [cit. 2022-01-28]. Dostupné online. (anglicky)
Literatura[editovat | editovat zdroj]
- Kalita, Z. a kol.: Akutní cévní mozkové příhody. Diagnostika, patofyziologie a management. Praha: Maxdorf, 2006.
- Palmer, Sara; Palmer, Jeffrey B.: Soužití s partnerem po mrtvici. Praha: Portál (nakladatelství), 2013. ISBN 978-80-262-0348-3
Související články[editovat | editovat zdroj]
Externí odkazy[editovat | editovat zdroj]
 Obrázky, zvuky či videa k tématu cévní mozková příhoda na Wikimedia Commons
Obrázky, zvuky či videa k tématu cévní mozková příhoda na Wikimedia Commons - Kampaň Čas je mozek
- Vzdělávací projekt HOBIT pro ZŠ
- ERC Guidelines 2021 mrtvice na str 39
- Jak poznat CMP (anglicky na youtube)
- Vědkyně J.B.Taylor detailně popisuje průběh vlastní CMP (anglicky, s českými titulky)
- Dramatické příběhy mrtvic ústy Víti Samka

Přečtěte si prosím pokyny pro využití článků o zdravotnictví.
