Malárie
| malárie | |
|---|---|
 | |
| Minimální inkubační doba | 7 d |
| Maximální inkubační doba | 30 d |
| Některá data mohou pocházet z datové položky. | |
Malárie (z italského mal aria – „špatný vzduch“; česky rovněž nazývaná bahenní zimnice) je jedna z nejvýznamnějších infekčních nemocí. Ročně malárii podlehne půl milionu nakažených, z čehož většina jsou děti mladší 5 let.[1] Většina obětí pochází z tropických oblastí a subsaharské Afriky. Podle odhadů mohla zabít až polovinu lidí, co kdy žila.[2]
Malárie je způsobena Plasmodii (česky zimničky, parazitickými prvoky kmene Apicomplexa) a jejich přenašečem na člověka je komár rodu Anopheles. Jedná se tedy o zoonózu. Malárie napadá i jiné živočichy.[3]
Charakteristika[editovat | editovat zdroj]
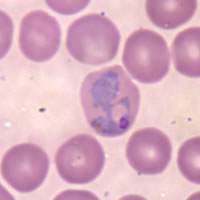
Za objev původce malárie získal francouzský lékař Charles Louis Alphonse Laveran v roce 1907 Nobelovou cenu za fyziologii a medicínu. Nobelova cena byla udělena i za objev léčivých účinků malárie na syfilis.
Příznaky malárie se obvykle projeví 8 až 25 dní od doby infikace, nicméně u lidí využívajících antimalarickou profylaxi se mohou objevit i později. První symptomy, jež jsou společné pro nákazu všemi druhy plasmodií, se velice podobají příznakům chřipkového onemocnění. Dále jsou časté bolesti hlavy, zvýšená tělesná teplota, bolest kloubů či zvracení. Vzhledem k životní strategii patogenního prvoka dochází ke zvýšenému rozpadu erytrocytů, což vede k anémii. Následkem vysoké koncentrace hemoglobinu dojde ke zvětšení sleziny. Přebytečný hemoglobin se může objevit i v moči. Mezi další příznaky patří pocit mravenčení v pokožce, zvláště u malárie způsobené zimničkou Plasmodium falciparum. Komplikace zahrnují i kóma a následné úmrtí, pokud není malárie adekvátně léčena.
Klasickým příznakem malárie jsou tzv. návaly, kdy se střídá zimnice s horečkou. Tyto se objevují každé dva (P. vivax a P. ovale) nebo tři (P. malariae) dny. Nejzávažněji se projevuje infekce P. falciparum, kdy se horečka vrací po každých 36–48 hodinách. Obzvláště rizikový je průběh onemocnění u dětí.
Jiní savci (jako netopýři, hlodavci, primáti), jakož i ptáci a plazi, též trpí malárií, způsobovanou ale obvykle různými druhy zimniček. Ty jsou přizpůsobeny specifickým hostitelům, ale často mohou, byť s menší účinností, napadat i jiné hostitele.
Mechanismus nákazy[editovat | editovat zdroj]

Infikovaná samička komára Anopheles přenáší pohyblivé infekční stádium výtrusovce Plasmodium ve svých slinných žlázách. K infekci dochází většinou po setmění a v noci, kdy jsou samičky komárů nejaktivnější a sají krev teplokrevných živočichů. Zároveň se slinami přitom přenesou i Plasmodia (zimničky), které se poté uchytí v játrech infikovaného. V jaterních buňkách pak dochází k reprodukci parazitů a k přechodu do dalšího stádia – merozoitu. Merozoity vstupují do červených krvinek, kde se dále množí a v periodických intervalech dochází k jejich masovému uvolňování do krevního řečiště. Tomu odpovídají i typické malarické záchvaty, kdy dochází ke zvýšení teploty každé 3 nebo 4 dny, tj. v době, kdy je krev zaplavena čerstvou vlnou merozoitů.
Parazit je relativně chráněn před aktivitami imunitního systému, protože zůstává uvnitř jaterních buněk a krvinek. Cirkulující infikované krevní buňky jsou sice likvidovány ve slezině, ale plasmodium velmi rychle mění své povrchové proteiny, takže dokáže imunitní reakci účinně unikat. Když se časem lidský imunitní systém naučí rozeznat povrchový protein a začne produkovat specifické protilátky, parazit přepne do další formy proteinu a tím znesnadní práci imunitnímu systému.
Přilnavost červených krvinek je zvlášť výrazná u malárie způsobené zimničkou Plasmodium falciparum a to je hlavní faktor způsobující komplikace z krvácení.
Některé merozoity se mění do samičích a samčích gametocytů. Bodne-li komár infikovanou osobu a nasaje-li gametocyty s krví, oplodnění proběhne ve střevě komára, vzniknou nové sporozoity a putují do jeho slinné žlázy. Tím dojde k uzavření reprodukčního cyklu plasmodia. Těhotné ženy jsou pro komáry zvláště přitažlivé a malárie u těhotných žen je významná příčina potratů a mortality novorozenců.
Známé druhy způsobující nákazu u lidí jsou Plasmodium falciparum (který je zodpovědný za 80 % známých případů a asi 90 % úmrtí) a Plasmodium vivax, dále pak Plasmodium ovale, Plasmodium malaria, Plasmodium knowlesi a Plasmodium semiovale jsou známé jako původci malárie.
Malárie jako terapie[editovat | editovat zdroj]
Malárie byla počátkem 20. století používána jako lék proti bakterii Treponema pallidum, způsobující syfilis. Principem léčby (malarioterapie) bylo to, že vysoké horečky, provázející malárii, zabily i tuto bakterii. Toho si všiml Julius Wagner-Jauregg a zkusil malárii aplikovat cíleně. Za objev léčivých účinků malárie dostal v roce 1927 Nobelovu cenu za lékařství. K léčení nepoužíval smrtící Plasmodium falciparum, nýbrž mnohem méně nebezpečnou opičí malárii Plasmodium knowlesi. Během používání se objevilo i jedno nebezpečí: po asi 170 generacích umělého předávání choroby injekcemi mezi pacienty se původce malárie stal podobně smrtící, jako Plasmodium falciparum (virulence postupně stoupla asi 500×). Tato metoda se používala do poloviny 50. let a byla nahrazena léčbou antibiotiky.[4]
Léčba[editovat | editovat zdroj]
K léčení malárie se ve vážných případech používá chinin. Malárii se často nepodaří zcela vyléčit, a může se vracet i po letech.
Prevence[editovat | editovat zdroj]
Proti malárii existuje vakcína RTS,S/AS01 (obchodní jméno Mosquirix) s účinností kolem 30 %, další vakcíny jsou ve fázi klinických testů (R21/Matrix-M či PfSPZ vakcína).
Prevencí proti nákaze malárií může být moskytiéra či vhodný oděv s dlouhými rukávy a dlouhými nohavicemi. Dále antimalarika jako jsou malaron, obsahující atovaquon a proguanil, Lariam (meflochin) nebo Mephaquine (meflochin) případně Doxycyklin.[zdroj?].
Malárie ve světě[editovat | editovat zdroj]
Na malárii umírají ročně až tři miliony lidí, z toho 90 % v Africe.[5] V posledních letech se tradiční léčba ukazuje jako neefektivní, protože roste rezistence parazitů, navíc léčiva jsou pro rozvojové země příliš drahá.
Důležitá je proto prevence – některé země dosud realizují postřiky kolonií komárů DDT (protože je nejlevnější a i pro chudou rozvojovou zemi dostupný), což má ale katastrofální[zdroj?] dopady na životní prostředí. Dnes je za nejúčinnější způsob boje proti malárii považována distribuce moskytiér – ty totiž lehce ochrání hlavně děti a matky, které jsou nemocí ohroženy nejvíce. Zásadní je také včasné rozpoznání nemoci a okamžitá léčba. To je však v mnoha rozvojových zemích velkým problémem, protože chybějí lékaři, nemocnice, léky a další prvky zdravotnické infrastruktury.
Zastavení šíření malárie do roku 2015 byl jeden z rozvojových cílů tisíciletí. Řada úspěšných projektů probíhá v rámci rozvojové spolupráce.[6]
Výskyt malárie v některých zemích[editovat | editovat zdroj]

Počet případů na 100 000 obyvatel:[7]
Ještě na přelomu 19. a 20. století se malárie vyskytovala i na jižním Slovensku a na jižní Moravě.
Evoluce nemoci[editovat | editovat zdroj]
Malárie moderního typu zřejmě vznikla někdy před 15 000 až 8 miliony let, nejstarší doklad o jejím výskytu pochází dokonce již z dominikánského jantaru z doby před asi 15 až 20 miliony let. Jeden z původců pochází od opic.[8] Entomolog a badatel George Poinar, Jr. se domnívá, že objevil ancestrální formu malárie již v těle hmyzu z barmského jantaru starého 100 milionů let. Malárie tedy mohla být rozšířená již v období druhohorní křídy.[9] K evoluci ale dochází neustále a objevuje se i rezistence vůči léčbě.[10]
Reference[editovat | editovat zdroj]
- ↑ Finkel, Michael: Řádící malárie. National Geographic, červenec 2007.
- ↑ WHITFIELD, John. Portrait of a serial killer. Nature [online]. 2002-10-03. Dostupné online. DOI 10.1038/news021001-6. (anglicky)
- ↑ University of Vermont. Many white-tailed deer have malaria: Researchers discover first-ever native malaria in the Americas. phys.org [online]. 2016-02-05 [cit. 2022-01-24]. Dostupné online. (anglicky)
- ↑ HAVLÍK, Jiří; MACHALA, Ladislav. Vrátíme se k malarioterapii?. vesmir.cz [online]. 2004-04-12 [cit. 2022-01-24]. Dostupné online.
- ↑ TOŽIČKA, Tomáš; CHMELAŘ, Pavel. Rozvojové cíle tisíciletí: Manuál globálního rozvojového vzdělávání [online]. Nadace Divoké husy, 2006. Dostupné online.
- ↑ Příklady na webu Rozvojovka.cz: http://www.rozvojovka.cz/novy-zpusob-boje-proti-malarii-v-malawi_194_58.htm Archivováno 5. 3. 2016 na Wayback Machine. nebo http://www.rozvojovka.cz/moskytiery-zachranuji-zivoty-madagaskarcum_194_97.htm Archivováno 6. 3. 2016 na Wayback Machine.
- ↑ Zdroj: Globální problémy a rozvojová spolupráce. Praha (Člověk v tísni) 2005. Kapitola 1.5 Zdraví - Ke stažení: http://www.rozvojovka.cz/index.php?id=212 Archivováno 13. 10. 2008 na Wayback Machine.
- ↑ University of Edinburgh. Century-old malaria parasite puzzle solved as ape origin traced. phys.org [online]. 2022-04-06. Dostupné online. (anglicky)
- ↑ SOCHA, Vladimír. Malárie v době dinosaurů. dinosaurusblog.com [online]. 2016-04-05 [cit. 2022-01-24]. Dostupné v archivu pořízeném dne 2022-01-24.
- ↑ MIHULKA, Stanislav. Nová hrozba: V jihovýchodní Asii nastupuje supermalárie. osel.cz [online]. 2017-09-30 [cit. 2022-01-24]. Dostupné online.
Externí odkazy[editovat | editovat zdroj]
- Parazitologie – aktuálně o malárii, odborný seminář, 2017-04-04 Archivováno 1. 7. 2020 na Wayback Machine.
- https://web.archive.org/web/20060712172450/http://www.malariacontrol.net/ – projekt modelu šíření malárie a jejího léčení (anglicky)
- Pokusy s genetickou úpravou komárů
 Slovníkové heslo malárie ve Wikislovníku
Slovníkové heslo malárie ve Wikislovníku Obrázky, zvuky či videa k tématu malárie na Wikimedia Commons
Obrázky, zvuky či videa k tématu malárie na Wikimedia Commons

Přečtěte si prosím pokyny pro využití článků o zdravotnictví.
